Антибиотики при воспалении десен и зубов
Из этой статьи Вы узнаете:
- какие антибиотики применяют при воспалении дёсен, корней зубов, флюсе,
- выбор антибиотика и схемы применения,
- можно ли делать уколы в десны,
- диарея после приема антибиотиков и её причины.
Антибиотики – это лекарственные средства, которые обладают антимикробными свойствами и подавляют рост и размножение патогенных микроорганизмов. В стоматологии антибиотики чаще всего назначаются – либо при воспалении десен, либо при апикальном периодонтите (т.е. при лечении гнойного воспаления у верхушки корня зуба). В каждом из этих случаев – воспаление вызывается разными видами патогенных бактерий и/или микробных ассоциаций, что требует правильного выбора препарата перед началом антибактериальной терапии в полости рта.
В большинстве случаев антибиотики в стоматологии назначаются «эмпирически», т.е. без проведения предварительного микробиологического исследования. Поэтому врач-стоматолог должен быть знаком с вероятным составом микрофлоры в очаге воспаления при разных стоматологических заболеваниях (пародонтит, периодонтит, флюс на лице), а также быть в курсе современных данных об устойчивости патогенных бактерий к различным видам антибиотиков. Поэтому 1 часть нашей статьи будет посвящена тому – какие нужны антибиотики при флюсе десны и развитии гнойного воспаления у корня зуба, а вторая – как выбрать оптимальный антибиотик при воспалении десен (т.е. при хроническом генерализованном пародонтите).
Антибиотики в стоматологии. Обычно назначают антибиотики следующих групп – β-лактамные антибиотики, фторхинолоны, линкозамиды или макролиды. Антибиотик подбирается с учётом типа воспаления (воспаление дёсен/ корней зубов), а также показателей здоровья пациента.
Важно: описанные ниже схемы лечения – носят только ознакомительный характер, т.к. попытка снять воспаление без обращения к стоматологу – всегда приводит лишь к временному улучшению, но более агрессивному течению воспаления в будущем. Поэтому мы рекомендуем прием антибиотиков только по назначению врача!
Антибиотики при флюсе и воспалении корней зубов –
Давайте рассмотрим какие антибиотики при флюсе десны можно применять взрослому. Выбор тут достаточно большой, например, начиная от недорогих антибиотиков – типа линкомицина или амоксициллина, и заканчивая более дорогими препаратами (например, β-лактамными антибиотиками, фторхинолонами 2-го поколения и макролидами). Ниже мы разберем наиболее популярные антибиотики, и расскажем – хорошо ли они работают при этом виде воспаления зубов.
1. Амоксиклав (или Аугментин).
Эти препараты содержат комбинацию – антибиотик амоксициллин + клавулановая кислота. Без добавления клавулановой кислоты – амоксициллин в стоматологии уже практически не действует. Эволюция патогенных бактерий привела к тому, что они научились вырабатывают ферменты группы β-лактамаз, которые способны разрушать амоксициллин. Клавулановая кислота защищает амоксициллин от действия β-лактамаз, что во много раз повышает эффективность этого антибиотика.

Антибиотик АМОКСИКЛАВ (уп. 15 таб.). В каждой таблетке содержится амоксициллина 500 мг + клавулановой кислоты 125 мг. Такая разовая дозировка является оптимальной для стоматологии. Частота приёма зависит от выраженности воспаления – препарат должен приниматься каждые 8 или 12 часов (т.е. 2 или 3 раза в день). Всего 5-7 дней.

Антибиотик АУГМЕНТИН (в уп. 14 таб.). Имеет аналогичный состав, очень высокое качество, но стоит дешевле, чем Амоксиклав (и мы бы в первую очередь порекомендовали именно его). Нужно сказать, что препараты этой группы будут не рекомендованы, если в прошлом вы сталкивались с развитием диареи при приёме антибиотиков.
Повторим: эти препараты следует принимать по 500 мг х 2-3 раза в день (обычно 5 дней), но при необходимости врач может продлить прием препарата еще на 2-3 дня. Упаковка антибиотика Амоксиклав (15 таб. по 500 мг) – цена от 330 рублей, а упаковка антибиотика Аугментин (14 таб. по 500 мг) – от 200 рублей. Это могут быть обычные таблетки, либо диспергируемые – это не имеет значения. При гнойном воспалении – для усиления эффективности к этим антибиотикам может дополнительно назначаться метронидазол (по 500 мг х 3 раза в день, 5-7 дней). И мы не рекомендуем приобретать российские аналоги этих антибиотиков, тем более, что они и не дешевле. Почему? – ответ на этот щепетильный вопрос есть в конце статьи.
Важно: если вы все же решите приобрести недорогой амоксициллин (идущий без клавулановой кислоты) – его тогда стоит применять хотя бы в комбинации с антибиотиком метронидазол (Трихопол). Последний принимается при гнойных инфекциях по такой же схеме – по 500 мг 3 раза в день (всего 5-7 дней). Только в этом случае можно будет ожидать от лечения – хоть какой-то приемлемой эффективности.
При приёме амоксициллина с клавулановой кислотой – в 10-25% случаях возможно развитие диареи. Значительно снизить риск её развития – позволит одновременный приём одного из пробиотиков (Бифиформ, Аципол, и др.).
Если после приема препаратов Амоксиклав или Аугментин – у вас ранее уже были случаи диареи, то лучше сразу сделать выбор в пользу антибиотика, содержащего «Ципрофлоксацин + тинидазол» (см. ниже).
2. Ципрофлоксацин (с или без тинидазола).
Этот недорогой популярный антибиотик относится к фторхинолонам 2-го поколения. Рекомендуемая схема применения у взрослых – по 500 мг х 2 раза в день (в течение 5 дней), а стоимость упаковки препарата индийского производства составит от 110 рублей. Он хорошо работает при апикальных периодонтитах, т.е. воспалении у верхушки корня зуба. Кроме того, риск развития диареи на этот препарат ниже – в сравнении β-лактамными антибиотиками (Амоксиклав, Аугментин). Для тех кому трудно глотать – он возможно не подойдёт, т.к. таблетки достаточно большие.
Антибиотик Ципролет: фото
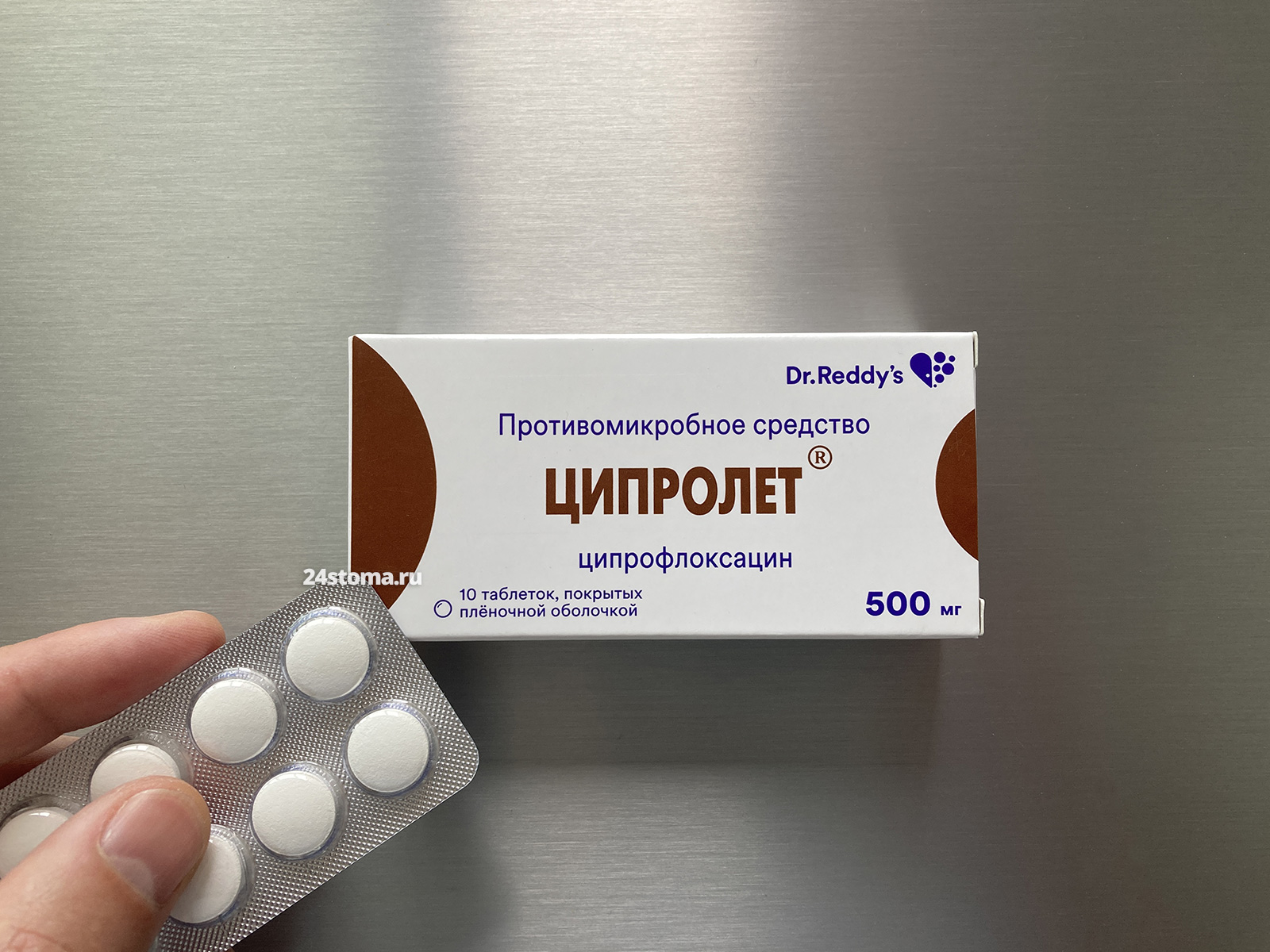
Антибиотик Ципрофлоксацин (Ципролет) – от хорошего индийского производителя. Низкая стоимость + хорошая эффективность. Схема приёма – по 500 мг х 2 раза в день, 5 дней. У этого препарата есть аналог за 200 рублей, который нужно пить всего 1 раз в день. Это Цифран-ОД (1000 мг х 1 раз в день, 5 дней).
Однако, если речь идет о длительно протекающем апикальном периодонтите (особенно если в проекции корня зуба были случаи появления свища с гнойным отделяемым), если есть острая боль, говорящая о формировании гнойного абсцесса у верхушки корня зуба – будет оптимальным назначить антибиотик, содержащий комбинацию «ципрофлоксацин + тинидазол». Это препараты – «Ципролет-А» или «Цифран-СТ», в которых помимо 500 мг ципрофлоксацина каждая таблетка содержит еще и 600 мг тинидазола. Их стоимость от 210 и от 320 рублей, соответственно, но 1 упаковки каждого препарата вам хватит на полные 5 дней антибиотикотерапии.
Тинидазол – это антибактериальный препарат с противопротозойной активностью, т.е. он эффективен против анаэробных микроорганизмов (которых особенно много при формировании гноя в очаге воспаления). Кроме того, тинидазол весьма эффективен против Clostridium difficile и Clostridium perfringens, которые виновны в развитии диареи на фоне приема антибиотиков, и таким образом при приеме комбинированных антибиотиков с тинидазолом – диарея практически исключена.
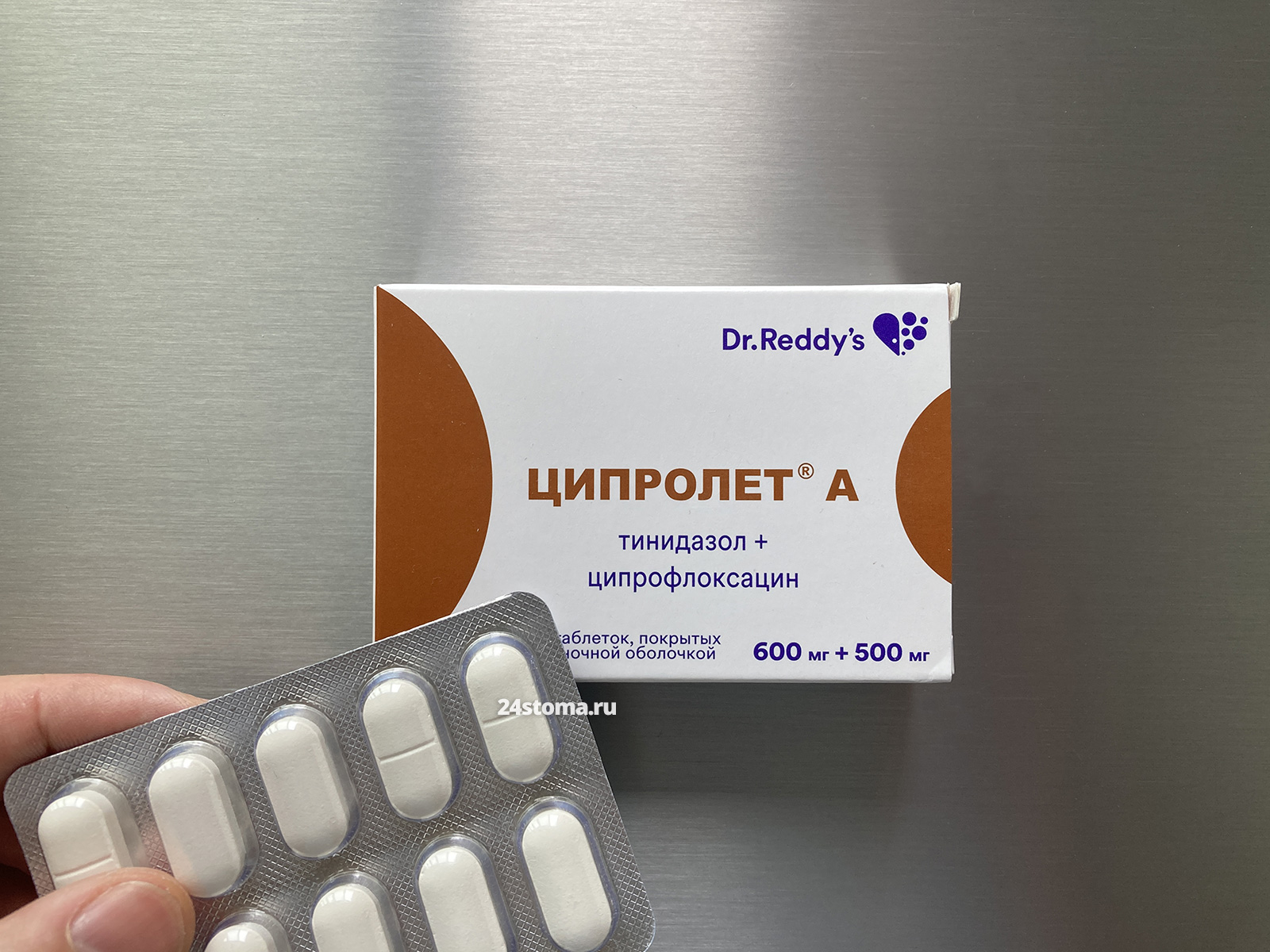
Антибиотик «Ципролет-А». Помимо ципрофлоксацина в составе есть тинидазол, что практически исключает риск диареи при приёме антибиотика. Схема приёма очень простая – по 500 мг х 2 раза в день (5 дней). Цена упаковки 10 таблеток – от 320 рублей.
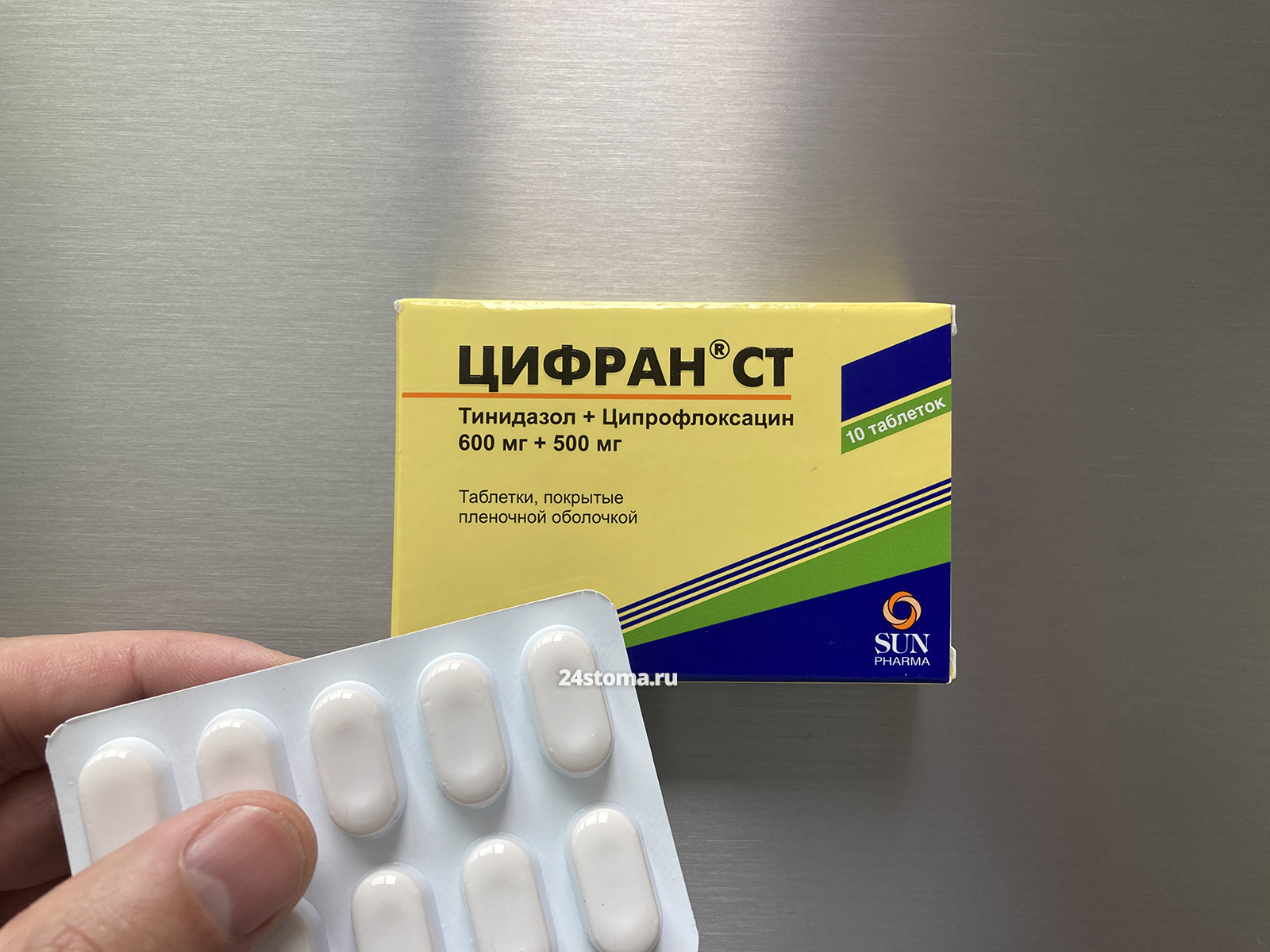
Антибиотик ЦИФРАН-СТ. Это ещё один комбинированный препарат тинидазола и ципрофлоксацина, но от более известного производителя. Схема приёма аналогична – по 500 мг х 2 раза в день (5 дней). Цена за упаковку 10 таблеток – от 510 рублей.
Таким образом, если вам просто удалил зуб на фоне гнойного воспаления (с или без проведения разреза десны) – подойдет обычный Ципролет. Но если антибиотик нужен для сохранения зуба (например, при обострении хронического периодонтита, чтобы справиться с гноетечением из корневых каналов), то лучше выбрать ципрофлоксацин в комбинации с тинидазолом – антибиотик Ципролет-А или Цифран-СТ.
Обратите внимание, что все таблетки с ципрофлоксацином – имеют большой размер. Это может быть проблемой при нарушении функции глотания.
3. Азитромицин (Сумамед, Азитрал).
Обычно его назначают при аллергии на β-лактамные антибиотики (амоксициллин). Согласно исследованиям – при гнойной одонтогенной инфекции оптимальная схема терапии будет следующей: в первый день принять однократно 1000 мг, после чего препарат принимается еще 2 или 3 дня – в дозе 1 раз в день по 500 мг. Качественный оригинальный препарат азитромицина – это антибиотик Сумамед (стоит дорого).
Хороший недорогой дженерик – азитромицин «Азитрал» (индийского производителя «Шрея») – обойдется вам в 280 рублей за упаковку 3 капсулы по 500 мг. Получается, что на курс лечения потребуется 2 упаковки. Короткий курс применения связан с тем, что этот антибиотик имеет накопительный эффект, и поэтому даже по окончании его приема – в крови еще несколько дней сохраняется его необходимая концентрация.
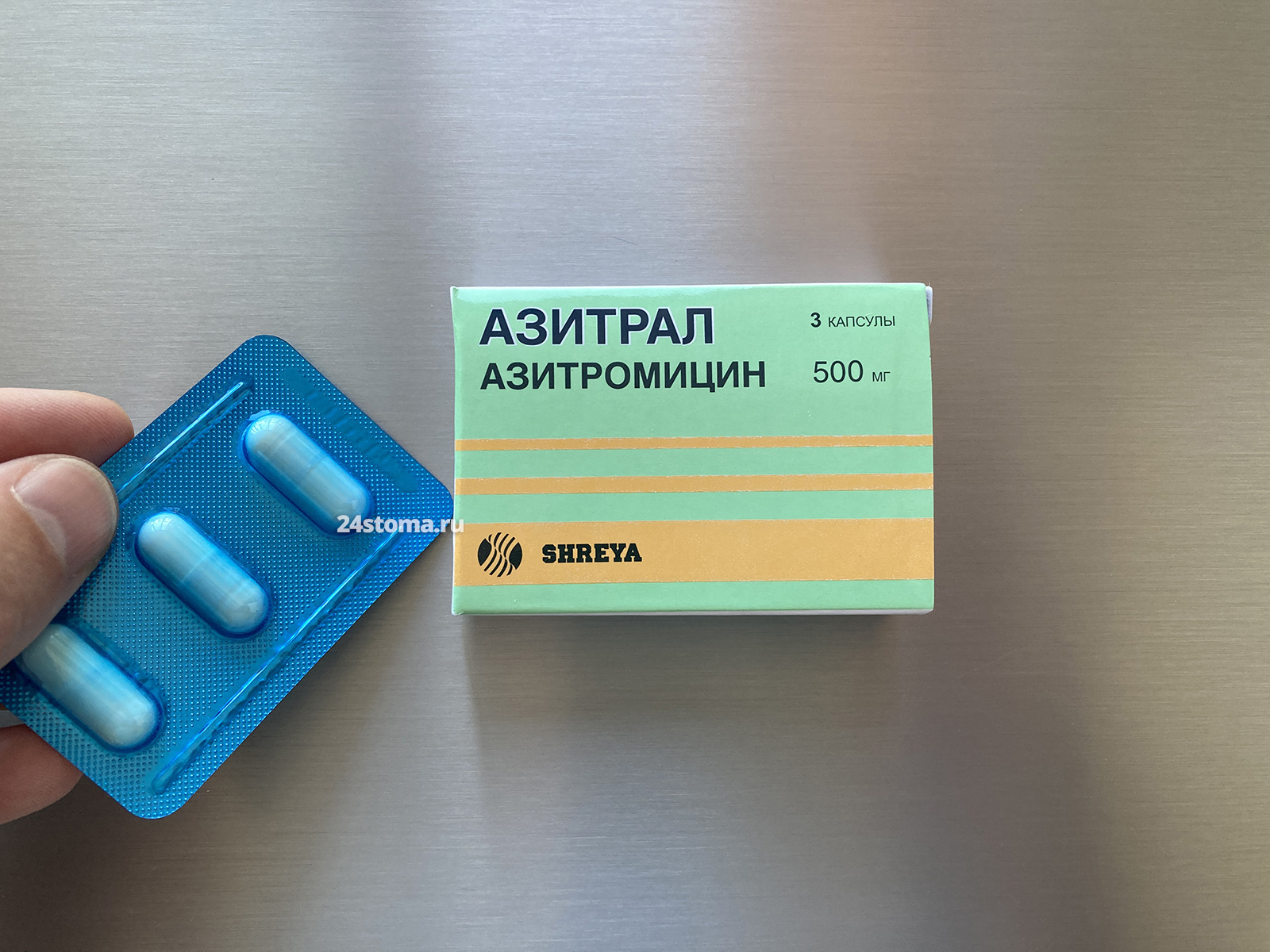
Антибиотик Азитромицин. Он относится к группе макролидов (подгруппа – азалиды). Оригинальный азитромицин имеет название «Сумамед». Дженерик хорошего качества по приемлемой цене – Азитрал (Индия). Цена 1 уп. – от 280 руб. (на курс нужно 2 упаковки).
Стоит ли применять Азитромицин при осложнениях кариеса (апикальный периодонтит, припухлость или свищ на десне, либо флюс на лице) – безусловно не стоит, если цель лечения заключается в сохранении зуба. Дело в том, что у пациентов с воспалением у верхушки зуба – препараты с азитромицином показывают хорошую эффективность только в 50% случаев, а у других 50% пациентов – чувствительность микрофлоры в очаге воспаления к азитромицину расценивается как «низкая» (ниже мы ещё продемонстрируем научные работы, которые это подтверждают).
Если же азитромицин назначается в любой ситуации, когда удаляется причинный зуб (источник инфекции), то он сработает на хорошо или отлично.
4. Линкомицин, Клиндамицин.
Это достаточно старые антибиотики, принадлежащие к группе линкозамидов, причем клиндамицин эффективнее линкомицина. В отношении некоторых типов патогенных бактерий (вызывающих гнойное воспаление) – клиндамицин в исследованиях был эффективнее линкомицина от 2 до 10 раз. Минусы этих антибиотиков – узкий спектр противомикробного действия, а также то, что они часто вызывают диарею.
Схема приема Линкомицина – по 2 капсулы 250 мг х 3 раза в день (всего 5 дней), принимать только по назначению врача. Раньше линкомицин был самым популярным антибиотиком в стоматологии, что объяснялось мнением о его якобы тропности к костной ткани. Но правда в том, что линкозамиды накапливаются в костях малого таза и суставах, но вовсе не челюстях. Т.е. в стоматологии преимуществ у них нет.
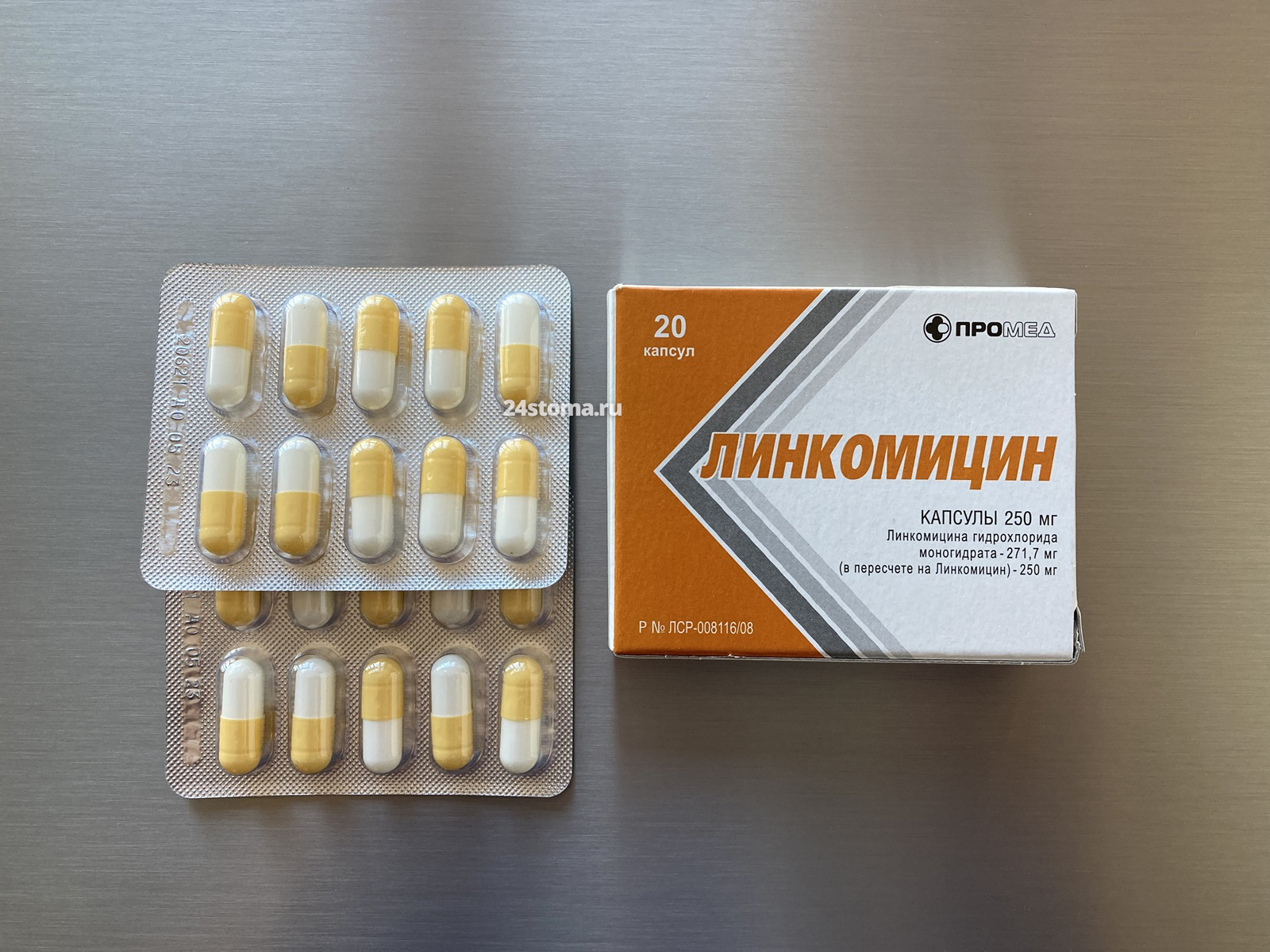
Антибиотик Линкомицин в капсулах по 250 мг. Достаточно старый антибиотик со слабой или умеренной эффективностью (это зависит от показаний к применению). Схема приёма – по 2 капсулы х 3 раза в день (всего 5 дней). Цена от 86 рублей за уп. 20 капсул.
Стоит ли применять Линкомицин –
современные исследования показывают, что линкомицин показывает хорошую эффективность лишь в 36,8% случаев (в минимум в 63,2% случаев – патогенные бактерии в очаге воспаления имеют лишь слабую чувствительность к линкомицину). Причем, если речь идет о длительно существующем очаге воспаления в области корня зуба (при наличии свища или гнойного абсцесса) – линкомицин эффективен лишь в 19% случаев, одновременно с этим в 47,6% случаев он демонстрирует лишь слабую эффективность, а в остальных 33,4% случаев – у пациентов отмечается полная устойчивость микрофлоры в очаге воспаления к линкомицину.
Вы можете подумать, что все эти цифры не важны, но это не так. Если при обострении хронического периодонтита – из корневых каналов будет продолжать течь гной (на фоне проводимого лечения + системной антибиотикотерапии), то стоматолог-терапевт будет вынужден послать вас на удаление этого зуба. Но если вам назначили линкомицин после удаления зуба, либо вам вскрыли флюс и удалили причинный зуб – тут линкомицина будет вполне достаточно. Если же цель именно сохранить зуб, то назначение линкомицина или клиндамицина – это плохой выбор.
Стоит учитывать и то, что линкомицин имеет очень маленькую биодоступность. В идеальных условиях (при приеме на пустой желудок) – через кишечник всасывается лишь 30% препарата. Одновременный прием пищи снижает биодоступность в 4-5 раз, т.е. всасываемость будет лишь на уровне 5%. Приём на голодный желудок и плохая биодоступность – делают препарат чрезмерно вредным для нормальной микрофлоры желудка. Приём Линкомицина часто становится причиной антибиотико-зависимой диареи, снизить риск которой можно одновременным приёмом метронидазола.
Клиндамицин (схема приёма).
Схема приёма Клиндамицина – по 1 капсуле 150 мг х 4 раза в день (всего 4 дня). Клиндамицин – это препарат выбора при аллергии на β-лактамные антибиотики, к которым относятся пенициллины, амоксициллин, цефалоспорины и т.д. Доступная цена – упаковка 16 капсул. по 150 мг стоит от 160 рублей. Для профилактики диареи на фоне приёма антибиотиков – его также стоит комбинировать с метронидазолом.
РЕЗЮМЕ (какой антибиотик лучше при воспалении у корня зуба) –
Чтобы сравнить эффективности антибиотиков в этой статье – автор статьи использовал личный опыт их назначения, а также научную работу «Чувствительность микробных ассоциаций экссудата пародонтального кармана и одонтогенного очага к антибактериальным препаратам» (Макеева, Даурова), которая была выполнена в 2016 году в Медицинском университете им. Сеченов (г. Москва).
Из этой работы мы узнаем следующее… При апикальном периодонтите (воспалении у верхушки корня зуба) – антибиотик «амоксициллин + клавулановая кислота» был высокоэффективен в 79-80% случаев; ципрофлоксацин без тинидазола – в 76% случаев; азитромицин – в 52-66%, а линкомицин – в 19-36% случаев. Таким образом, если антибиотик назначается для сохранения зуба, то однозначно не стоит применять линкомицин или азитромицин. Если причинный зуб удаляется – можно любой, но если линкомицин, то его можно только при отсутствии у пациента заболеваний ЖКТ.
Препараты 1-го выбора – это фторхинолоны 2-го поколения, а именно антибиотик ципрофлоксацин (можно обычный Ципролет, но лучше всего те препараты, где ципрофлоксацин идет в комбинации с тинидазолом – это Ципролет-А, Цифран-СТ). Причем, последние 2 препарата являются препаратами 1-го выбора и у тех пациентов, у которых в анамнезе есть случаи диареи на фоне антибактериальной терапии.
Препараты 2-го выбора – β-лактамные антибиотики (Амоксиклав, Аугментин), которые можно использовать в виде монотерапии, либо в комбинации с метронидазолом – для усиления эффекта при гнойном воспалении.
Если речь идет о необходимости антибактериальной терапии в условиях стационара (гнойные абсцессы, флегмоны, одонтогенный остеомиелит и т.д.), то препаратами 1-го выбора будут антибиотики группы цефалоспоринов, например, Цефтриаксон (в/м).
Дополнительные рекомендации.
Важно: помните, что вы не должны принимать антибиотики самостоятельно без назначения врача. Выбор антибиотика осуществляется врачом с учетом конкретной ситуации в полости рта, выраженности гнойного воспаления, а также с учетом ваших хронических заболеваний. Антибиотики при флюсе десны назначаются сразу же после вскрытия зуба стоматологом, либо после проведения разреза десны. Антибиотики – не могут быть заменой этих врачебных процедур, т.к. они не способны стерилизовать инфекцию в корневых каналах, а также в очаге воспаления у верхушки корня зуба.
Лечение антибиотиками припухлости десны около зуба, а также острой боли при накусывани на зуб – не является основным лечением. При возможности сохранения зуба – сначала должно проводиться вскрытие корневых каналов (это необходимо для того, чтобы дать выход гною через корневые каналы). И только потом назначают антибиотик. Если вы пьёте антибиотик, только чтобы заглушить воспаление и боль – в некоторых случаях это может подарить вам временное улучшение, но очень часто – может не дать даже временного эффекта. В конечном итоге вы просто потеряете зуб.
Антибиотики при зубной боли –
Боль в зубе является следствием – либо воспаления нерва в зубе (это заболевание называют пульпитом), либо воспаления у верхушки корня зуба (периодонтит). Антибиотики при зубной боли не позволяют быстро её уменьшить, т.к. они не обладают обезболивающим эффектом. Правда они могут уменьшить боль опосредованно – за счёт снижения воспаления, однако этот эффект будет развиваться настолько долго, что это не имеет какого-либо особого клинического значения.
Начать приём антибиотика ещё до посещения стоматолога – стоит только в одном случае, например, если вечером или ночью у вас возникла острая боль при накусывании на зуб (либо припухлость десны/ лица), но на следующий день вы планируете срочный визит к стоматологу. Что же касается купирования острого приступа зубной боли – для этого существуют препараты группы НПВС, к которым относится Нурофен, а также и ряд других намного более сильных анальгетиков.
Антибиотики при воспалении десен –
Стратегия выбора антибиотика при пародонтите, а также схемы применения – будут уже несколько другими. В большинстве случаев антибиотики при воспалении десен назначают также «эмпирически», т.е. без предварительного микробиологического исследования содержимого пародонтальных карманов. Но это допустимо – только в отношении пародонтита «легкой степени тяжести». При агрессивном течении пародонтита, а также при пародонтите средней или тяжелой степени – мы обязаны направить пациента на микробиологическое исследование.
Исследование установит состав микрофлоры в пародонтальных карманах и определит ее чувствительность к различным антибиотикам. Например, пациенты с пародонтитом средней и тяжелой степени – обычно 2-3 раза в год и так принимают антибиотики, что приводит к развитию устойчивости у патогенных бактерий к этим антибиотикам. Т.е. многие антибиотики – либо совсем не будут работать, либо их эффект будет незначительным. Также стоит помнить, что применять антибиотики при воспалении десен можно только после предварительного удаления зубных отложений.
1. Антибиотики Ципролет-А, Цифран-СТ –
Если мы назначаем лечение без определения чувствительности микрофлоры к антибиотикам, то препаратами 1-го выбора – это фторхинолоны 2-го поколения. А точнее именно комбинированные препараты, которые содержат ципрофлоксацин + тинидазол (такую комбинацию содержат препараты Ципролет-А, Цифран-СТ).
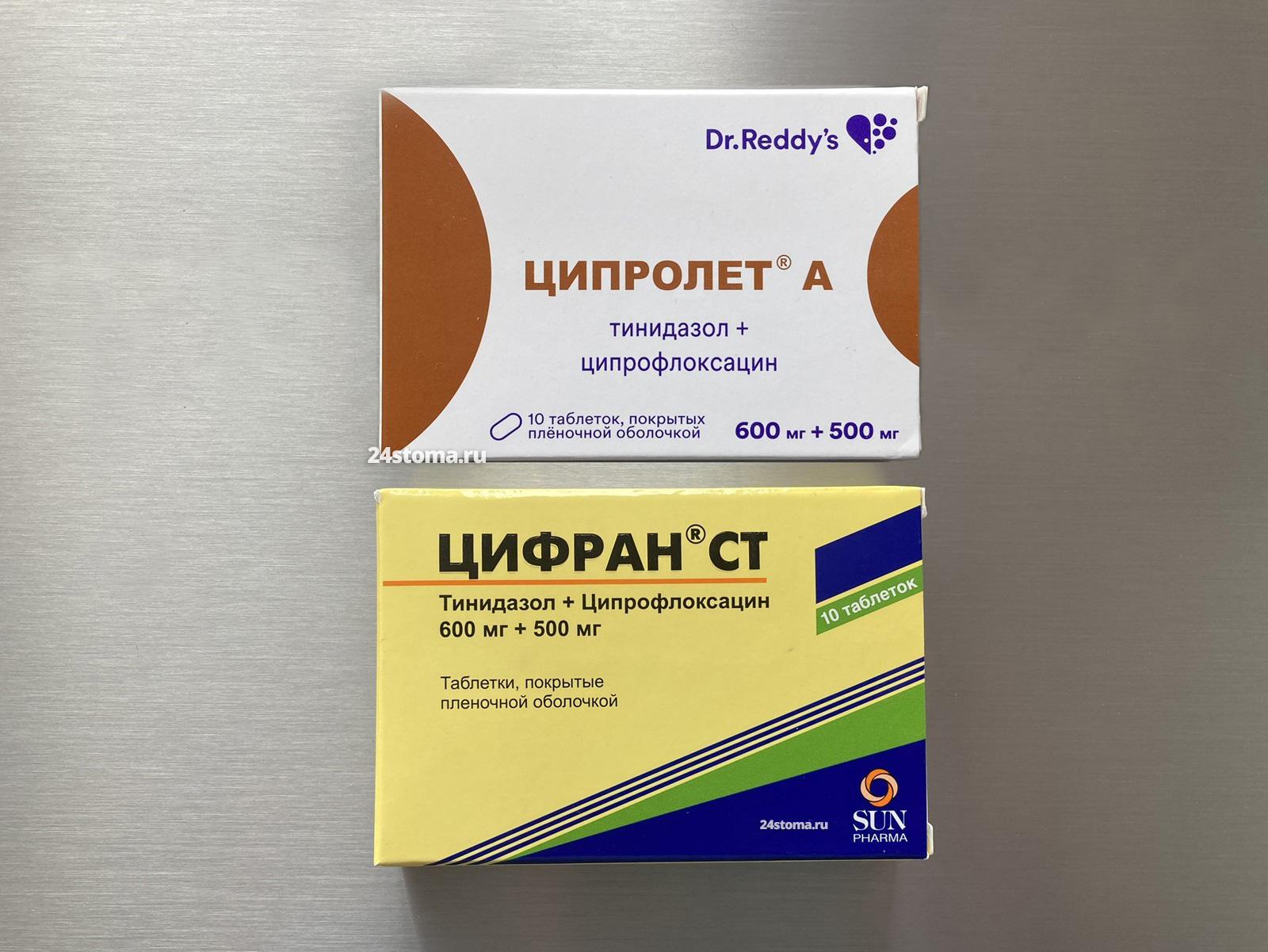
Антибиотики – Ципролет-А, Цифран-СТ. (ципрофлоксацин 500 мг + тинидазол 600 мг). Схема применения при воспалении дёсен – по 1 таб. х 2 раза в день, всего 10 дней. Параллельно назначают – антисептические полоскания для полости рта (хлоргексидин), противовоспалительный гель для дёсен.
Еще один вариант – вы можете параллельно принимать не комбинированный препарат, а скажем – обычный ципрофлоксацин по 500 мг х 2 раза в день, а дополнительно к нему еще метронидазол или трихопол – по 500 мг 3 раза в день (курс лечения для каждого препарата – всего 10 дней). Хотя этот вариант дешевле, но хуже. Метронидазол в данном случае будет заменой тинидазолу. Но в любом случае не стоит покупать антибиотики российского производства, т.к., к сожалению, даже недорогие индийские препараты имеют намного более высокое качество.
Важно: научная работа «Антимикробная эффективность системного применения антибиотиков разных групп в комплексном лечении пациентов с хроническим генерализованным пародонтитом» (Зорина О.А., Беркутова И.С.) показывает, что после применения таких препаратов как «Ципролет-А» – в пародонтальных карманах через 14 дней после окончания антибиотикотерапии отмечается наименьший уровень патогенных бактерий, если сравнивать с антибиотиками группы макролидов (азитромицин) и даже цефалоспоринов 3-го поколения (супракс).
В настоящее время антибиотик ципрофлоксацин – это единственный антибиотик, который подавляет абсолютно все штаммы A. actinomycetemcomitans (это бактерия имеет ведущую роль при воспалении дёсен), и при этом он оказывает минимальное влияние на нормальную микрофлору полости рта. При пероральном применении ципрофлоксацина – его концентрация в пародонтальных карманах будет в 8-10 раз выше (в сравнении с его концентрацией в плазме крови), и поэтому ципрофлоксацин очень эффективно воздействует именно на инфекцию в пародонтальных карманах.
2. Комбинация антибиотиков «Амоксиклав + Метронидазол».
Выше мы уже говорили про антибиотики Амоксиклав и Аугментин, которые содержат комбинацию – «амоксициллин + клавулановая кислота». Эти антибиотики можно применять при воспалении дёсен – только в сочетании с антибиотиком Метронидазол. Схема лечения: Амоксиклав или Аугментин надо принимать по 1 таб. х 3 раза в день, а Метронидазол – по 500 мг х 3 раза в день (курс лечения – всего 10 дней).
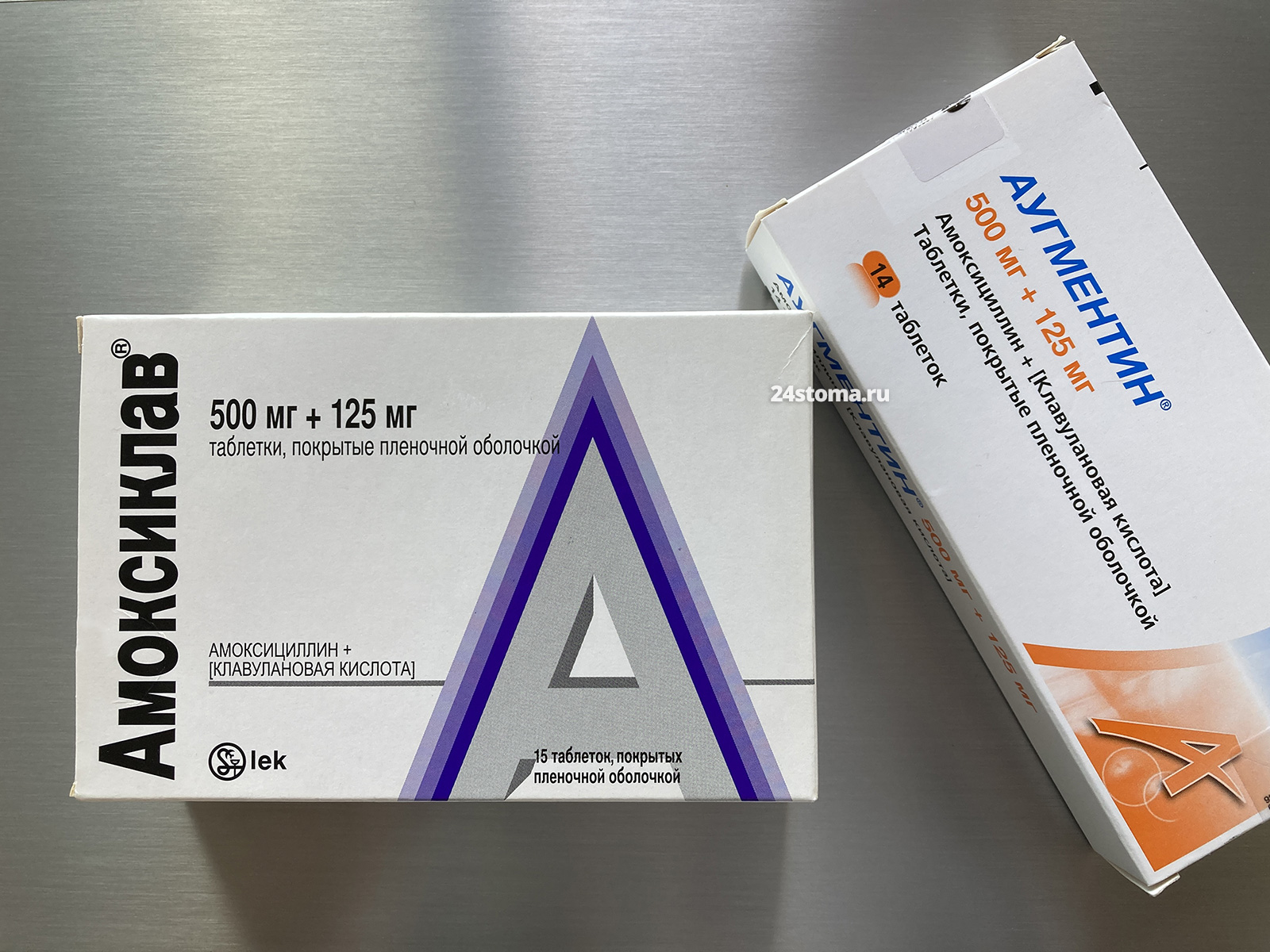
Аугментин, Амоксиклав – это β-лактамные антибиотики (каждая таблетка содержит – 500 мг амоксициллина + 125 мг клавулановой кислоты). При воспалении дёсен – их можно и нужно принимать только в сочетании с метронидазолом. В противном случае лечение будет малоэффективным.
Только не покупайте российский дешевый метронидазол. Лучше брать недорогие препараты метронидазола европейских производителей (например, Трихопол) – они стоят всего от 80 рублей. Кстати, для пациентов, у которых есть заболевания ЖКТ, ассоциированные с Helicobacter Pylori (язвенная болезнь желудка и 12-перстной кишки) – эта схема позволит уменьшить популяцию этих бактерий в ЖКТ.
Клинические исследования показали, что амоксиклав в сочетании с метронидазолом (при лечении пародонтита) – имеет достаточно высокую эффективность.
Антибиотики при агрессивном пародонтите –
Агрессивный пародонтит подразумевает, что разрушение кости вокруг зубов, а также периодонтального прикрепления зубов к кости – будут происходить очень-очень быстро (24stoma.ru). Соответственно, и подвижность зубов появится у таких пациентов во много раз быстрее, чем у пациентов с обычным течением хронического генерализованного пародонтита.
В развитии агрессивного пародонтита участвуют особые виды анаэробных бактерий, которые обладают самым разрушительным потенциалом на костную ткань вокруг зубов. Речь идет о «красной триаде» анаэробных бактерий – это Porphyromonas gingivalis, Tannerella forsythensis и Treponema denticola. Их наличие в пародонтальных карманах всегда означает тяжёлое агрессивное течение пародонтита. Согласно исследованиям – при агрессивном пародонтите одним из самых эффективных антибиотиков является «Моксифлоксацин» (это фторхинолон 4-го поколения).
Важно: у пациентов с агрессивным пародонтитом принципиально важно назначать антибиотик – только после микробиологического исследования пародонтальных карманов (с определением чувствительности выделенных микроорганизмов к разным видам антибиотиков).
Важно: комбинация антибиотика и антисептиков
При лечении воспаления десен (хронического генерализованного пародонтита) – недостаточно только одного антибиотика. В данном случае лечение должно быть комплексным – снятие зубных отложений, антибактериальная терапия, антисептические полоскания полости рта + использование специального противовоспалительного геля для десен. Сейчас мы хотели бы рассказать вам о том, почему важно комбинировать при лечении пародонтита – приём антибиотика с полосканиями рта растворами антисептиков.
При агрессивном пародонтите, а также пародонтите средней и тяжелой степени – в пародонтальных карманах помимо патогенных бактерий присутствует уже и грибковая флора (грибы рода Candida). Присутствие грибковой флоры в пародонтальных карманах – на самом деле имеет очень важное влияние на эффективность антибактериальной терапии десен при пародонтите. Дело в том, что грибы рода Candida образуют с патогенными бактериями так называемые «микробные ассоциации», что делает бактерии нечувствительными ко многим антибиотикам.
Существуют научные работы (источник), которые показывают сравнительную эффективность разных видов антисептиков и их различных концентраций – при лечении хронического генерализованного пародонтита, при котором в пародонтальных карманах присутствую грибы рода Candida. Клинические исследования показывают, что существует только 2 антисептика, которые при пародонтите одновременно эффективны и против обычных патогенных бактерий, и против грибов рода Candida:
- 0,2% хлоргексидин,
- 0,1% гексетидин (Гексорал раствор).
Важно: чаще всего грибы рода Candida при пародонтите – встречаются у следующих категорий пациентов. К примеру, если воспаление десен носит у вас длительный хронический характер (т.е. речь идет о пародонтите средней или тяжелой степени), при агрессивном пародонтите. А также, если вы курите, либо употребляете в пищу много углеводов, либо если у вас есть сопутствующий хронический тонзиллит, либо заболевания ЖКТ, либо в прошлом – у вас имел место хотя бы 1 случай развития кандидоза (молочницы) любой локализации.
Антибиотики при имплантации –
Отдельным вопросом применения антибиотиков является их применение в имплантологии – при подготовке к операции, ее сопровождении и применении в раннем постоперационном периоде – для профилактики инфекционных осложнений, а также для лечения уже возникших инфекционных осложнений (периимплантита). Подробнее о выборе антибиотиков в этих случаях читайте в статье:
Инъекции антибиотиков в десны –
Несколько слов хочется сказать о таком методе лечения как инъекции антибиотиков в десны. За рубежом такой метод лечения никогда не применялся по причине колоссального вреда, который наносится деснам такими инъекциями. В России такой метод лечения ранее был весьма распространен – в силу его простоты и дешевизны.
Ниже мы объясним, почему, если вам в клинике предложили провести курс инъекций антибиотиков в десны – сразу стоит бежать из этой клиники, и поискать другую клинику/ другого врача. Видимая часть лечения в основном такова, что уколы в десны сначала действительно могут привести к снижению интенсивности воспаления (уменьшается кровоточивость, боли, отек и покраснение десен). Хотя у некоторых пациентов уже на этом этапе может возникнуть абсцедирование десен – особенно часто это бывает при наличии глубоких пародонтальных карманов.
Чем делают уколы антибиотиков в десны –
Антибиотик Линкомицин в ампулах. Старый, дешёвый антибиотик, который при инъекциях в дёсны – вначале может создать видимость улучшения, но в длительной перспективе – только сокращает срок жизни зубов у пациентов с хроническим пародонтитом.
Инъекция линкомицина прямо в десну – создаёт в десне и костной ткани вокруг зуба ужасающе высокую концентрацию антибиотика. В низких концентрациях он является бактериостатическим, но в высоких концентрациях начинает оказывать бактерицидное действие, что приводит к одномоментному разрушению очень большого количества патогенных микроорганизмов (а не постепенному, как это должно быть). Гибель патогенных бактерий всегда сопровождается выбросом большого количества токсинов, разных патогенов, а также так называемых «цитокинов» (медиаторов воспаления).
Когда их выбрасывается одновременно слишком много – это приводит к появлению множественных очагов некроза в периодонте (периодонт – это связочный аппарат зуба, при помощи волокон которого зуб соединяется с костной тканью). Такие участки некроза заживают с образованием рубцовой ткани, образование которой сначала дает видимость укрепления зуба, но, к сожалению, радость не длится долго. Нормальный периодонт зубов приспособлен к несению большой механической (жевательной) нагрузки, чего не скажешь о рубцовой ткани. И как только уменьшается площадь прикрепления зуба к кости за счет нормального периодонта – происходит механическая перегрузка связочного аппарата зуба.
В результате костная ткань вокруг зуба начинает рассасываться, что ведет к еще большему увеличению его подвижности. Причем в данном случае подвижность будет связана уже не с воспалением, а с уменьшением уровня кости, а также уменьшением площади периодонтального прикрепления корня зуба к кости. А это уже необратимая подвижность, которую будет нельзя исправить никаким лечением.
Диарея после приема антибиотиков: причины
Прием антибиотиков часто приводит к развитию диареи, и даже существует такой термин как антибиотико-ассоциированная диарея. Диарея после антибиотиков чаще всего возникает от приёма производных пенициллина и цефалоспоринов (β-лактамные антибиотики) – особенно их таблетированных форм, хотя развитие диареи возможно и после их в/м, в/в введения. Главный возбудитель, который приводит к развитию диареи – это бактерия Clostridium perfrigens. Бурный рост этого возбудителя происходит из-за того, что антибиотики подавляют не только патогенную флору, но также и бифидобактерии, лактобациллы, энтерококки и кишечную палочку, которые в обычных условиях сдерживали бы рост популяции бактерий Clostridium perfrigens.
Но механизм развития диареи может быть комплексным, т.е. может учитывать не только подавление полезной микрофлоры. К примеру, клавулановая кислота в составе ряда антибиотиков может увеличивать моторику кишечника, вызывая этим гиперкинетическую диарею. Антибиотики группы цефалоспоринов (особенно цефиксим или цефоперазон) – плохо всасываются из просвета кишечника, что может приводить к так называемой гиперосмолярной диарее.
Диарея чаще всего возникает –
- в 10-25% случаях – при назначении препаратов «амоксициллин + клавулановая кислота»,
- 15-20% – при назначении цефиксима (это цефалоспорин),
- 5-10% – при назначении ампициллина или клиндамицина,
- 2-5% – при назначении остальных цефалоспоринов (кроме цефиксима), а также макролидов (эритромицина, кларитромицина),
- и только 1-2% – при назначении фторхинолонов.
Выводы: если раньше у вас уже возникала диарея после приема антибиотиков – таких как Амоксиклав или Аугментин (содержащих амоксициллин и клавулановую кислоту) – лучше сразу сделать выбор в пользу антибиотиков из других групп. Прежде всего это современные фторхинолоны, и особенно стоит обратить внимание на те препараты фторхинолонов, которые комбинированы с тинидазолом (например, Ципролет-А или Цифран-СТ).
Еще выделяют и такой вид тяжелой антибиотико-ассоциированной диареи как «псевдомембранозный колит». Его развитие связано уже с другим микроорганизмом – это Clostridium difficile. Развитие псевдомембранозного колита в первую очередь ассоциировано с приемом клиндамицина, ампициллина и цефалоспоринов. Причем, к сожалению, опыт показывает, что риск его развития при приеме российских антибиотиков намного выше. Если необходимо назначить антибиотик при диарее у взрослых, которая связана с приемом других антибиотиков, то в тяжёлых случаях назначают Ванкомицин, а в лёгких – можно ограничиться и Метронидазолом.
Как снизить риск диареи после антибиотиков –
Во-первых – в этом вам может помочь параллельный приём пробиотиков. Это препараты, которые содержат полезные для нашего кишечника бактерии. В аптеках существует очень большой выбор пробиотиков, но лучшими я бы назвал – «Линекс» (причём не «форте», а именно стандартный Линекс), а также «Бифиформ». Линекс достаточно дорогой, поэтому я сам остановился на Бифиформ.
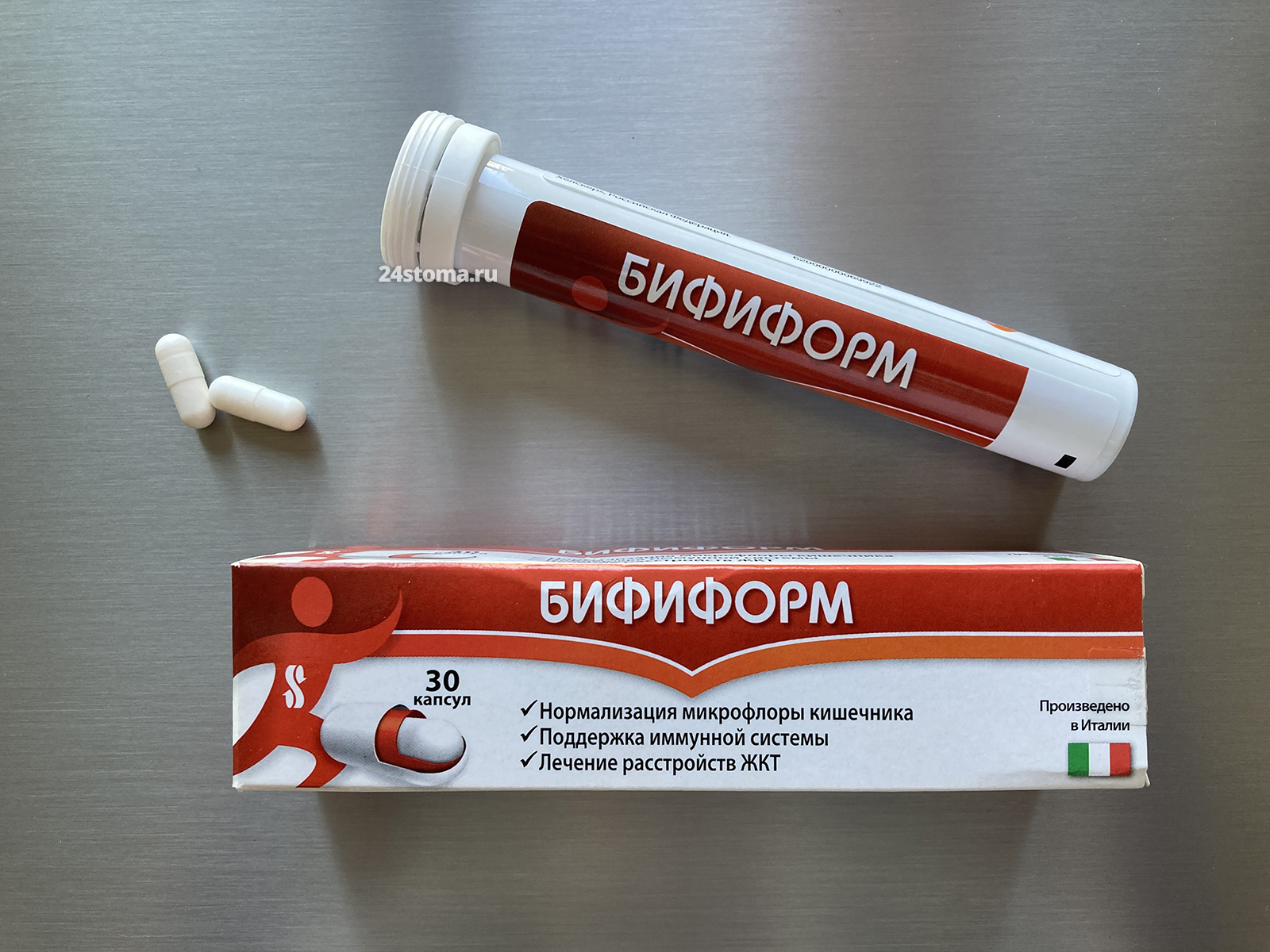
Пробиотик Бифиформ (30 капсул). Внутри каждой капсулы содержатся полезные бактерии для кишечника: Enterococcus faecium – в объёме не менее 1х 10*7 КОЕ, Bifidobacterium longum – не менее 1х10*7 КОЕ. Цена около 700 рублей (уп. 30 капсул), и от 350 рублей – за упаковку 15 капсул.
Существует множество и других пробиотиков, и лучше всего выбирать именно многокомпонентные препараты, которые содержат сразу несколько видов полезных бактерий. Ну и ещё один вариант снижения риска диареи после антибиотиков – это приём антибиотика, который будет сразу комбинирован с тинидазолом или метронидазолом (например, препарат Ципролет-А). Надеемся, что наша статья: Антибиотики при зубной боли и воспалении десен – оказалась Вам полезной!
Источники:
1. Стоматологическое образование автора статьи,
2. Личный опыт работы челюстно-лицевым хирургом, хирургом-стоматологом,
3. National Library of Medicine (USA),
4. «Системные антибактериальные препараты в пародонтологии» (Мазур И.П.),
5. «Чувствительность микробных ассоциаций экссудата пародонтального кармана и одонтогенного очага к антибактериальным препаратам» (Макеева И.М.).



 Рейтинг: 4,68 - 116 голосов
Рейтинг: 4,68 - 116 голосов