Антибиотики при гайморите у взрослых
Из этой статьи Вы узнаете:
- наиболее эффективные антибиотики при гайморите (синусите),
- уколы цефтриаксона при гайморите,
- инструкция по применению, почему может не помогать,
- как избежать диареи после приёма антибиотиков.
Антибиотики при гайморите (синусите) – выбираются с учётом длительности заболевания, тяжести клинической симптоматики, а также чувствительности типичных возбудителей этой болезни к различным группам антибиотиков. Наиболее эффективные антибиотики при гайморите у взрослых – это β-лактамные лактомазозащищённые синтетические пенициллины (например, препараты на основе амоксициллина и клавулановой кислоты), а также цефалоспорины III-IV поколения, современные фторхинолоны, а в некоторых случаях – еще и макролиды.
Многие проводят лечение гайморита цефтриаксоном, который относится к цефалоспоринам III поколения и предназначен для парентерального введения (в/м или в/в). Этот антибиотик действительно является одним из самых эффективных препаратов для лечения тяжёлой формы гайморита, но в ряде случаев он не является оптимальным выбором и может быть даже неэффективен. Поэтому ниже мы также расскажем – из-за чего цефтриаксон при гайморите может вам не помочь.
Разные формы гайморита на КТ –
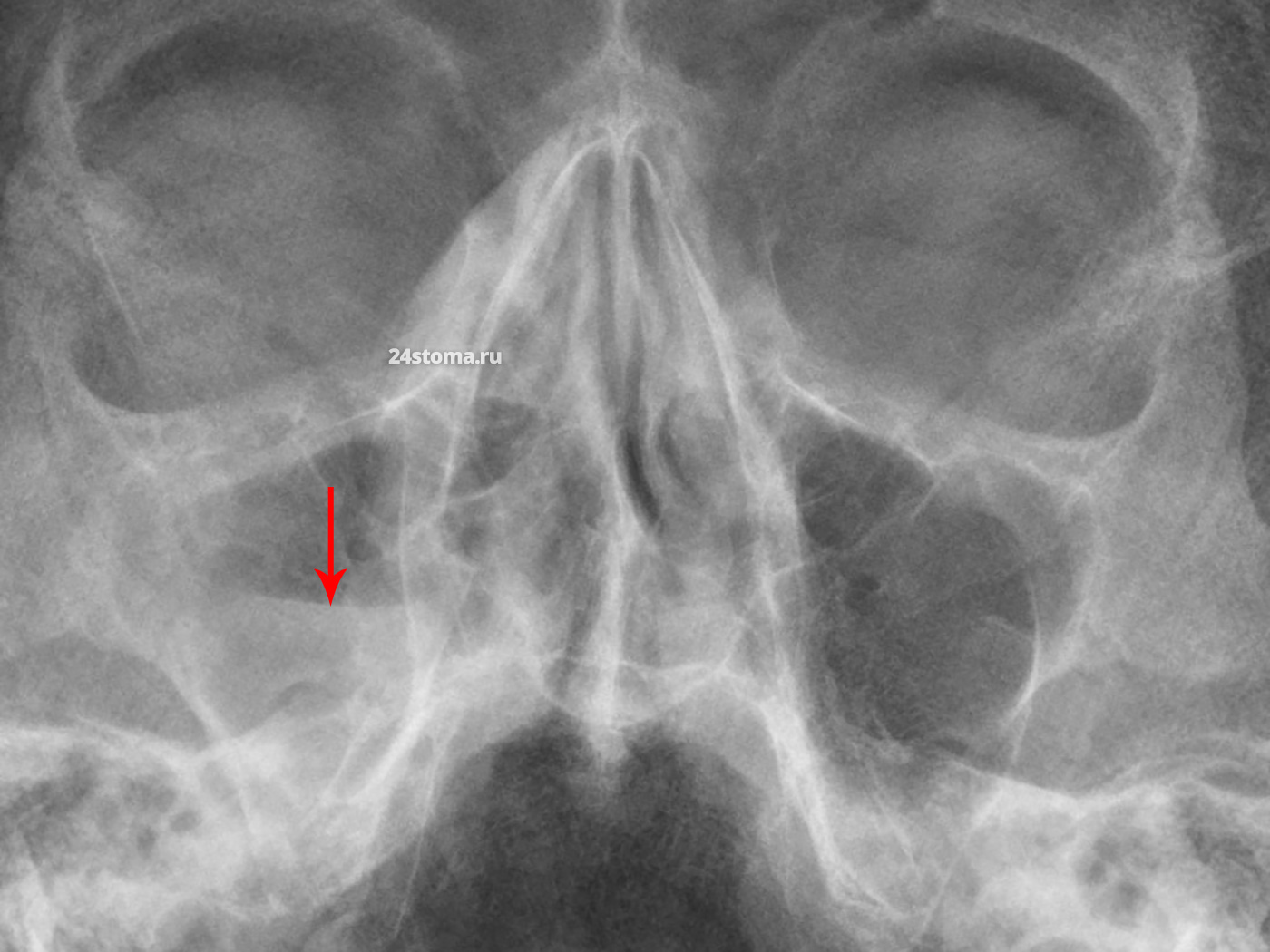
Рентгеновский снимок придаточных пазух носа. Стрелкой показан уровень жидкости в гайморовой пазухе справа (на снимке – она слева). В совокупности с др. симптомами был поставлен диагноз: «Острый гнойный гайморит», что является показанием к проведению антибиотикотерапии.
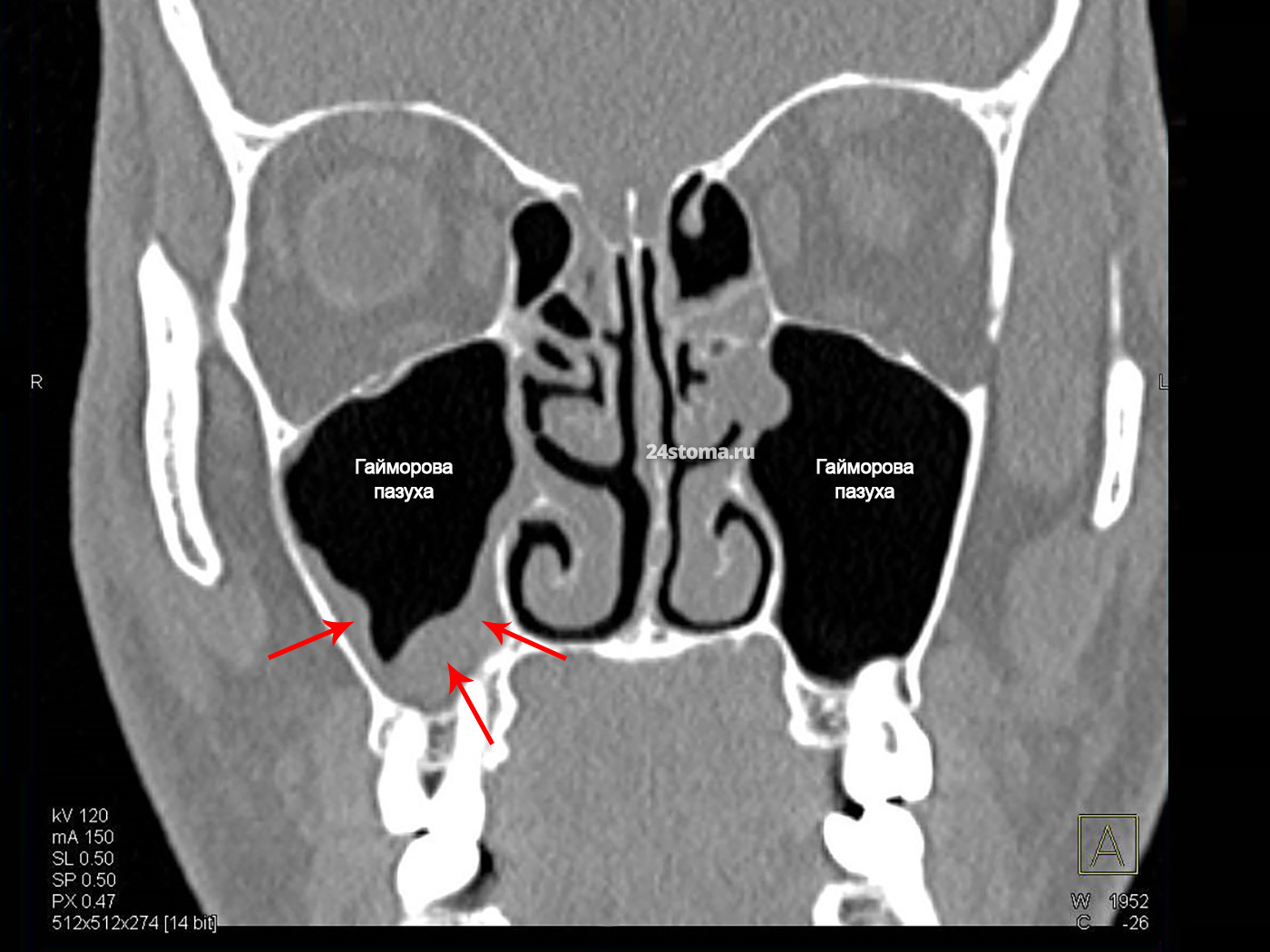
Компьютерная томография верхнечелюстных (гайморовых) пазух. Стрелки показывают на значительное утолщение слизистой оболочки одной из гайморовых пазух. Воспалительный процесс локализован в области дна пазухи (вблизи верхушек корней 5-6-7-8 верхних зубов). Диагноз предварительный – Односторонний хронический катаральный гайморит (одонтогенного происхождения).
Какие антибиотики при гайморите у взрослых – будут наиболее эффективны? Выбор напрямую зависит от формы вашего гайморита (он может быть острым, хроническим, рецидивирующим и т.д.), а также от причины его возникновения. Гайморит может быть риногенного или одонтогенного происхождения, т.е. он может быть связан – либо с инфекцией в носовых ходах, либо с воспалением у корней верхних боковых зубов. Во всех этих случаях – в пазухах будет абсолютно разный состав возбудителей инфекции.
Разные группы антибиотиков – имеют свойство с разной эффективностью действовать на разные виды патогенных бактерий. Поэтому лучший антибиотик при гайморите – можно выбрать только на основе анализа каждого клинического случая в отдельности. Например, при остром гайморите анаэробы высеиваются только в 10% случаев, в то время как при хроническом риногенном гайморите – уже до 48% случаев. А при любых формах гайморита одонтогенного происхождения (связанного с зубами) – в пазухе будет значительно преобладать именно анаэробная инфекция.
По течению воспалительного процесса – гайморит делят на следующие формы:
- острый гайморит;
- острый рецидивирующий гайморит;
- хронический гайморит;
- обострение хронического гайморита.
Выбор антибиотика зависит от формы гайморита (от состава микрофлоры в пазухе) –
Если развитие острого гайморита происходит на фоне ОРВИ, то, соответственно, первичным будет вирусное инфицирование пазухи. В этом случае вирусы – как бы «прокладывают дорогу» бактериальной инфекции, которая обычно присоединяется лишь на 3-4 день заболевания. Соответственно, при остром гайморите (остром риносинусите) вирусной природы – в первые 3 дня приём антибиотиков не показан.
Состав бактериальной микрофлоры:
Острые формы гайморита
Основными возбудителями будут – Streptococcus pneumoniae, Haemophilus influenzae. Реже – Moraxella catarrhalis, Streptococcus pyogenes, Staphylococcus aureus, а также анаэробы. Хотя от 8 до 25% от всех случаев – могут высеваться и внутриклеточные возбудители (Mycoplasma pneumoniae, Chlamydia pneumoniae).
Хронический риногенный гайморит
При этой форме гайморита резко увеличивается количество анаэробов. Если при острых формах анаэробов около 10%, то при хроническом риногенном гайморите их высеиваются уже (по данным разных авторов) – от 20 до 48% от всех случаев. Прежде всего это – Prevotella sрр., Fusobacterium sрр., Bacteroides sрр., анаэробные стрептококки и другие. А вот среди аэробных возбудителей при хроническом риногенном гайморите высеваются – Streptococcus sрр., Haemophilus influenzae, Prevotella aeruginosa, Staphylococcus aureus, Moraxella catarrhalis.
Одонтогенный гайморит
Одонтогенный гайморит практически всегда имеет первично-хронический характер, и поэтому здесь в ещё большей степени преобладают анаэробы (в более чем 68% случаев) – прежде всего это Bacteroides и Fusobacterium, а также Peptostreptococcus spp.. Среди аэробных микроорганизмов при одонтогенном гайморите высеваются прежде всего Staphylococcus haemolyticus и Staphylococcus auricularis. Также примерно в 50% случаев высеваются и грибы рода Candida (!!!)
* Соответственно, зная форму гайморита и предполагая состав возбудителей, врач сможет назначить вам оптимальный антибиотик. Ниже вы можете увидеть подробную информацию о том – как выбрать эффективный антибиотик при гайморите у взрослых.
Наиболее эффективные антибиотики при гайморите –
Антибиотики выбора для лечения гайморита:
- β-лактамные лактомазозащищённые синтетические пенициллины, и прежде всего это амоксициллин + клавулановая кислота (антибиотики Аугментин, Амоксиклав), но также подойдут и следующие комбинации – «ампициллин + сульбактам», или «пиперациллин + тазобактам», «цефоперазон + сульбактам», «тикарциллин + клавулановая кислота», либо уже карбапенемы (имипенем или меропенем);
- макролиды (азитромицин, кларитромицин);
- фторхинолоны III-IV поколения (левофлоксацин, моксифлоксацин);
- цефалоспорины III-IV поколения (цефтриаксон, цефтибутен, цефепим);
- оксазолидоны (линезолид) – только после посева на микрофлору и выделении мультирезистентной флоры.
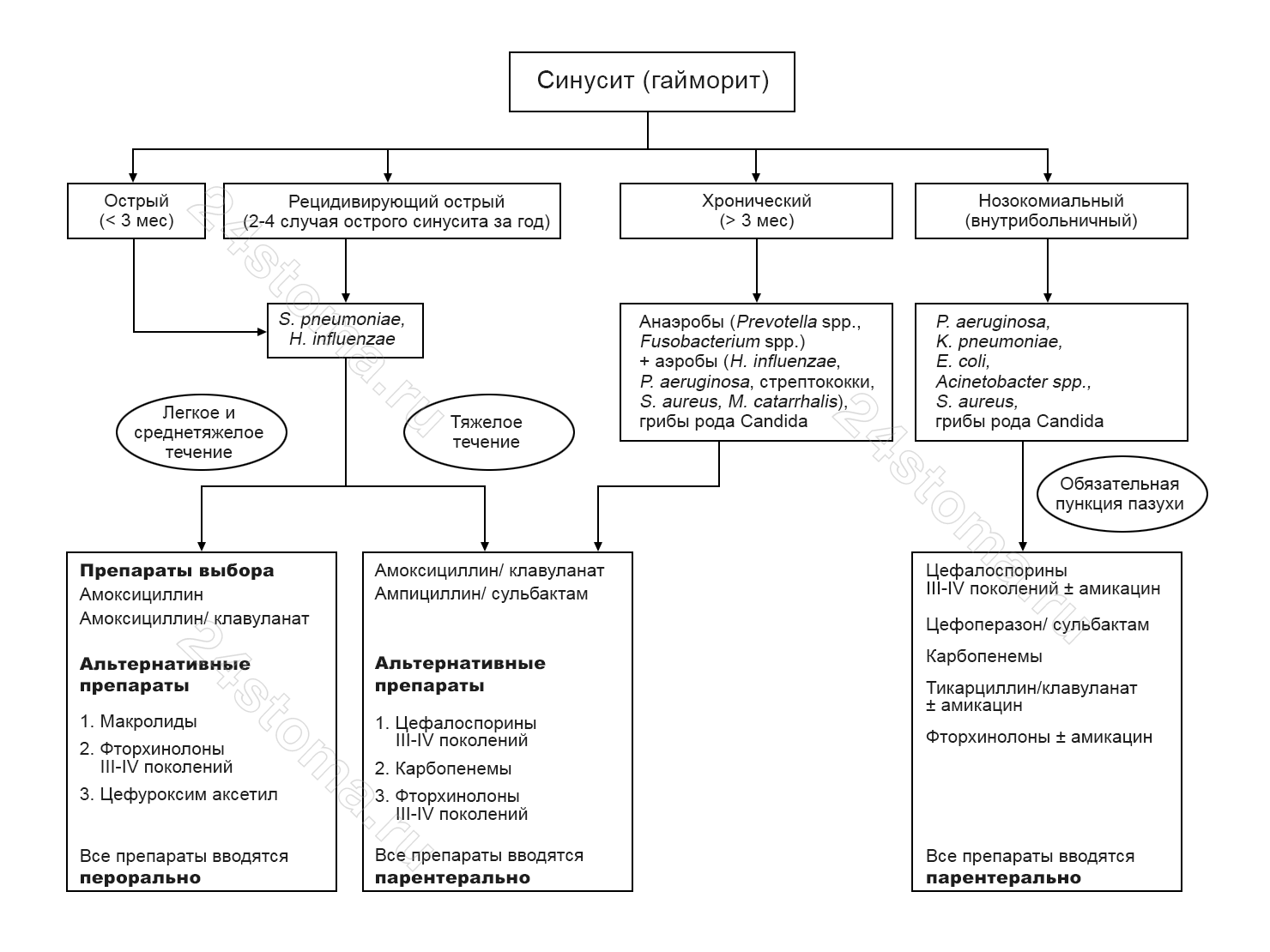
Схема: наиболее эффективные антибиотики при гайморите (синусите). Выбор зависит – исключительно от формы гайморита и степени тяжести воспалительного процесса. Обратите внимание, что все применяемые при гайморите антибиотики – принято делить на препараты 1-го и 2-го выбора.
Важно: при хроническом гайморите одонтогенного происхождения (связанном с зубами) – помимо антибиотика необходимо принимать и противогрибковый препарат, эффективный против грибов рода Candida. При этой форме гайморита – грибковая микрофлора присоединяется к бактериальной примерно в 50% случаев. Симбиоз грибковой и бактериальной микрофлоры – делает бактерии менее чувствительными к любым антибиотикам, что значительно ослабит эффект от антибиотикотерапии.
Антибиотики при лёгкой и среднетяжёлой формах острого гайморита –
С учётом американских клинических рекомендаций – препаратом 1-го выбора будет либо комбинация амоксициллина с клавулановой кислотой (амоксиклав, аугментин), либо цефалоспорины II и III поколений (например: цефтибутен, цефаклор). Клиническая эффективность амоксициллина с клавулановой кислотой – составляет 93,5%, а цефалоспоринов – порядка 85-87%. Получается, что наиболее эффективным будет применение именно комбинации амоксициллина с клавулановой кислотой.

Антибиотик АМОКСИКЛАВ. Каждая таблетка содержит – 500 мг амоксициллина + 125 мг клавулановой кислоты. Амоксиклав при гайморите нужно принимать – по 1 таб. х 3 раза в день (каждые 8 часов). Длительность приёма – от 7-8 дней и до 10-14 дней, что зависит от формы гайморита и его тяжести.

Антибиотик АУГМЕНТИН (имеет такой же состав, высокое качество, но при этом стоит дешевле). Схема приёма – аналогична. При одонтогенном/ гнойном гайморите – Аугментин или Амоксиклав нужно принимать только в сочетании с Метронидазолом (последний следует принимать по схеме – 500 мг х 3 раза в день).
Итак, чтобы усилить действие Амоксиклава и Аугментина в отношении анаэробных бактерий (что особенно важно при одонтогенном происхождении гайморита, гнойном гайморите) – их можно и нужно комбинировать с метронидазолом. Эффективность любого варианта терапии оценивается через 3 дня, и при отсутствии положительной динамики основных симптомов заболевания – проводится замена антибиотика. Менять нужно на антибиотик, который будет эффективен против внутриклеточных возбудителей (типа Mycoplasma pneumoniae, Chlamydia pneumoniae).
И в этом случае выбор падает – либо на антибиотик из группы макролидов (азитромицин или кларитромицин), либо на современные фторхинолоны (левофлоксацин или монофлоксацин).
Нужно отметить, что против внутриклеточных возбудителей β-лактамные лактомазозащищённые синтетические пенициллины (Амоксиклав, Аугментин), а также цефалоспорины – вообще неэффективны. При этом в ряде научных работ отмечается, что внутриклеточные возбудители высеваются при острой/ острой рецидивирующей формах гайморита – от 8 до 25% от всех случаев. Т.е. тут сразу не угадаешь.
Важные моменты.
1. При наличии у пациента пенициллин-резистентных штаммов пневмококков (Streptococcus pneumoniae) – эффективность цефалоспоринов II-го поколения в отношении них будет заметно ниже. Тоже самое касается и макролидов. Поэтому при «острой» и «острой рецидивирующей» формах гайморита – антибиотик 1-го выбора это всё-таки «амоксициллин с клавулановой кислотой» (аугментин или амоксиклав), либо цефалоспорины III поколения (цефтибутен). В качестве антибиотиков 2-го выбора – использовать современные фторхинолоны (левофлоксацин или монофлоксацин).
2. При аллергии на β-лактамные антибиотики (пенициллины и цефалоспорины) – препаратами 1-го выбора будут макролиды, а в качестве антибиотиков 2-го выбора – современные фторхинолоны (левофлоксацин или монофлоксацин). И ещё раз напомним, что при лёгком и среднетяжёлом течении «острого» и «острого рецидивирующего» гайморита – антибиотики назначаются только в таблетках.
Какие антибиотики назначать нельзя.
Очень часто врачи допускают ошибки, назначая пациентам с гайморитом следующие препараты: сульфаниламиды, доксициклин, гентамицин, тетрациклин, линкомицин, либо метронидазол – в виде монотерапии. Также ошибкой является назначение таких таблеток от гайморита как ципрофлоксацин (т.к. фторхинолоны 2-го поколения имеют очень низкую эффективность против бактерии S.pneumoniae).
Также при назначении антибиотика стоит учитывать опыт их назначения в прошлом. Например, многие пациенты отмечают, что у них ранее при приёме таких препаратов как Амоксиклав или Аугментин (т.е. комбинации амоксициллин + клавулановая кислота) – развивалась диарея. Учитывая такой анамнез, лучше всего сразу назначить такому пациенту современные фторхинолоны III-IV поколения.
Антибиотики при тяжёлом течении острого гайморита –
Тяжёлое течение гайморита – это показание к госпитализации пациента (особенно при наличии тяжёлой сопутствующей патологии, иммунодефицитных состояний, а также при подозрении на риск развития осложнений). В данном случае антибиотики должны вводиться только парентерально – внутривенно или внутримышечно. Причём оптимальным является именно внутривенный путь введения, но по мере улучшения состояния – пациента можно перевести на пероральный приём антибиотика.
Эффективные антибиотики при остром гайморите:
- β-лактамные лактомазозащищённые синтетические пенициллины – это та же самая комбинация амоксициллин + клавулановая кислота (антибиотик Амоксиклав – только во флаконах для в/в введения), а также такие комбинации как «ампициллин + сульбактам», «пиперациллин + тазобактам», «цефоперазон + сульбактам», «тикарциллин + клавулановая кислота», а также карбапенемы (имипенем или меропенем);
- цефалоспорины III-IV поколения (цефтриаксон, цефотаксим, цефепим, цефпиром);
- фторхинолоны III-IV поколения (левофлоксацин, спарфлоксацин, моксифлоксацин).
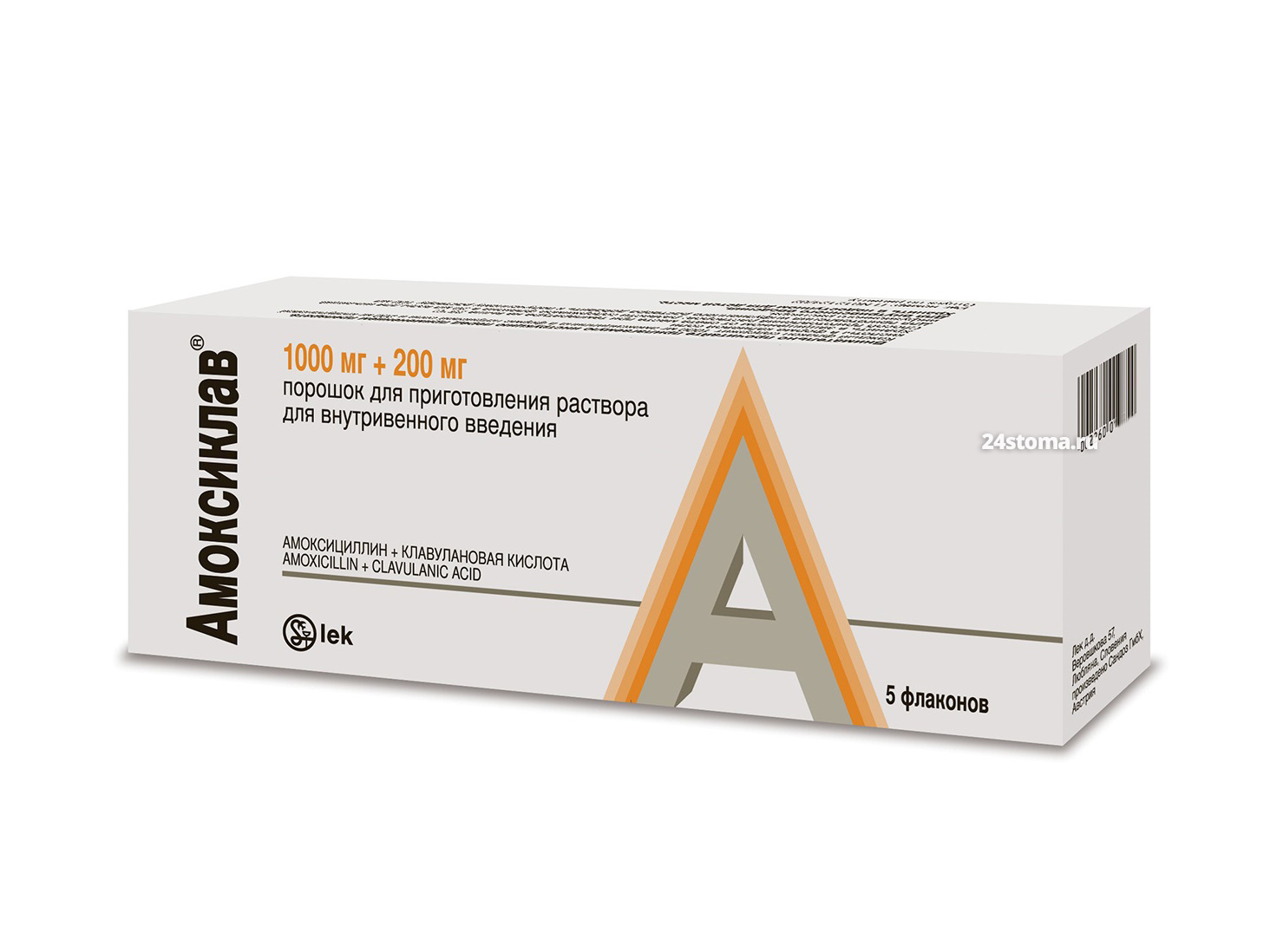
Амоксиклав флаконы для в/в введения. В каждом флаконе – 1000 мг амоксициллина, 200 мг клавулановой кислоты (это разовая доза препарата – для взрослых и детей от 12 лет). Инфузии проводят с интервалом 8 час., но в случае тяжёлого течения инфекции – с интервалом 6 часов. Стоимость 1 упаковки – от 620 рублей (в уп. 5 флаконов).
При выборе между этими группами антибиотиков – стоит опираться на происхождение гайморита (источник инфицирования). При риногенном гайморите – частота выделения анаэробной флоры значительно меньше, поэтому антибиотиками 1-го выбора могут считаться β-лактамные лактомазозащищённые синтетические пенициллины, т.е. амоксиклав. Препараты 2-го выбора – цефалоспорины III-IV поколения, карбапенемы.
Но при непереносимости пациентом β-лактамных антибиотиков (либо если высеваются внутриклеточные возбудители) – в этом случае назначают современные фторхинолоны III-IV поколения. Также есть нюансы назначения антибиотиков при одонтогенной природе гайморита, либо когда происходит сочетанное инфицирование пазухи (и со стороны полости носа, и со стороны боковых зубов верхней челюсти). Об этих нюансах мы расскажем в следующем разделе.
Антибиотики при обострении хронического гайморита –
Путь введения антибиотиков в этом случае также только парентеральный (в/м или в/в). Применяются всё те же самые антибиотики как и при тяжёлом течении «острого» и «острого рецидивирующего» гайморита, но с небольшими нюансами.
1) Если эта форма гайморита имеет риногенное происхождение – тут по данным разных авторов анаэробные бактерии в этом случае высеваются с частотой от 20 до 48%. Исходя из этого, антибиотиками 1-го выбора тут будут по-прежнему β-лактамные лактомазозащищённые синтетические пенициллины (амоксиклав, причём его можно комбинировать с метронидазолом). Антибиотиками 2-го выбора – цефалоспорины III-IV поколения. Тут стоит учесть, что цефалоспорины III поколения (например, цефтриаксон) обладают большей активностью в отношении анаэробов, чем цефалоспорины IV поколения.
2) При хроническом гайморите одонтогенного происхождения (связанного с очагами воспаления у верхушек корней 5-6-7-8 верхних зубов) – ситуация будет немного другой. Здесь в ещё большей степени будут преобладать анаэробы (около 68% от всех случаев одонтогенного гайморита) – прежде всего это Bacteroides и Fusobacterium, + в минимум в 50% случаев высеваются ещё и грибы рода Candida. Как правило, пациенты с хроническим одонтогенным гайморитом имеют за плечами много курсов антибактериальной терапии (как в результате самолечения, так и ошибок при диагностике одонтогенной природы гайморита Лор-врачами).
У таких пациентов антибиотиками 1-го выбора будут – комбинация «амоксициллин + клавулановая кислота», а 2-го выбора – это фторхинолоны III-IV поколения. Современные фторхинолоны будут предпочтительнее и цефалоспоринов III-IV поколения (которые можно было при риногенном гайморите), т.к. они имеют более выраженную активность в отношении анаэробов – прежде всего это Bacteroides и Fusobacterium. Кроме того, если пациент с хроническим одонтогенным гайморитом уже неоднократно принимал цефалоспорины, то с большой вероятностью указанные анаэробы + Staphylococcus haemolyticus – могли приобрести к ним устойчивость.
→ Состав микрофлоры при одонтогенном гайморите
Что делать, если у пациента одонтогенный гайморит –
При одонтогенном инфицировании пазухи будет недостаточно ограничиться только лишь назначением сильного антибиотика, плюс промывать пазуху при помощи синус-катетера Ямик. Дело в том, что в этом случае мы будем иметь очаг воспаления у верхушек корней одного из 5-6-7 зубов, что связано с наличием инфекции в корневых каналах причинного зуба. Приём антибиотиков не позволяет санировать корневые каналы. Поэтому при обнаружении воспалительных очагов у верхушек корней и плохо запломбированных корневых каналов – необходима санация корневых каналов.
В этом случае причинный зуб вскрывается, проводится дезинфекция корневых каналов, в которых на срок до 1-1,5 месяца оставляется препарат на основе гидроксида кальция. Если этого не сделать – инфицирование пазухи будет продолжаться, и со временем мы получим новые случаи обострения хронического гайморита. В ряде случаев (по причине того, что корневые каналы запломбированы неидеально сразу у нескольких зубов в проекции пазухи) – необходимо санировать сразу все боковые зубы.
Очень важно: целью антибиотикотерапии заключается в полной эрадикации (удалении) возбудителя инфекции из пазухи. Ошибки лор-врачей в диагностике одонтогенной причины гайморита приводят к тому, что антибиотикотерапия не приводит к эрадикации возбудителя, и пациент получает лишь временное улучшение. По статистике, если взять все случаи одонтогенного гайморита за 100%, то ошибки в установлении одонтогенной причины инфицирования пазухи – достигают порядка от 50 до 80%.
Ещё один важный момент – он касается примерно от 25 до 40% пациентов, которые являются носителями метициллин-резистентного Золотистого стафилококка (Staphylococcus aureus или MRSA). Эта бактерия может обитать в носовых ходах, гайморовых пазухах, а также верхней части дыхательных путей, и при снижении иммунитета – приводить к рецидивам гайморита. Ниже мы расскажем, что с этим делать.
Антибиотик Цефтриаксон при гайморите –
Антибиотик Цефтриаксон относится к цефалоспоринам III-го поколения. Препараты цефтриаксона высокого качества – это безусловно Роцефин (Hoffman La Roche) и Лендацин (Lek), но это не только дорогие препараты, но они к тому же ещё и стали недоступны для российского рынка. Из приемлемых по качеству препаратов – можно назвать «Цефтриаксон Каби» (производство Португалия). Стоимость 1 упаковки 10 флаконов с дозировкой 1000 мг – составит от 1100 рублей. И мы не советуем делать выбор в пользу дешёвых российских дженериков, которые стоят по 30-40 рублей за флакон 1000 мг (1 г). Разница в эффективности, а также рисках развития антибиотико-ассоциированной диареи – просто огромная.

Цефтриаксон Каби, флаконы 1000 мг (1 г). Показан как для в/м, так и для в/в введения. Стандартная схема применения для взрослых – по 2 г х 1 раз в сутки. Длительность терапии зависит от формы гайморита и степени его тяжести (от 7-8 дней и в среднем – до 14 дней).
Подробная схема применения.
Давайте разберёмся как принимать Цефтриаксон при гайморите. Этот препарат может применяться только парентерально (т.е. либо внутримышечно, либо внутривенно). Его назначают только при тяжёлом течении острого гайморита или обострении хронического, но в ряде случаев он может быть назначен даже при средне-тяжёлой форме. Стандартная дозировка цефтриаксона при гайморите у взрослых и детей старше 12 лет – составляет по 2 г х 1 раз в сутки (при отсутствии угрозы осложнений и отсутствии иммунодефицитных состояний).
Сколько дней колоть взрослому Цефтриаксон при гайморите – будет зависеть от тяжести течения болезни. Если речь идёт о среднетяжёлой форме гайморита, то инъекции обычно делаются внутримышечно в течение 3-х дней (после этого определяется эффективность антибиотикотерапии) и далее пациента переводят на приём похожего антибиотика только перорально (в таблетках). В общей сложности антибиотикотерапия при среднетяжёлой форме острого гайморита обычно длится 7-8 дней (но если речь идёт не об острой форме гайморита, а об обострении хронического – иногда и до 14 дней).
При тяжёлом течении гайморита препарат оптимально вводить внутривенно. Стандартная суточная дозировка по прежнему 2 г, но в случае угрозы осложнений, при наличии тяжелой сопутствующей патологии, иммунодефицитных состояний – дозировка может быть увеличена до 4 г, но в этом случае эта дозировка разделяется на 2 приёма (внутривенные инфузии в течение 30 минут) – с интервалом 12 часов. Общая продолжительность антибиотикотерапии тяжёлых форм острого гайморита обычно составляет 10 дней, иногда до 14 дней.
Но, если речь идёт о тяжёлой форме обострения хронического гайморита – тут длительность приёма антибиотиков может составить даже до 3 недель. Причём во всех вышеуказанных случаях по-прежнему оптимально использовать так называемую «ступенчатую антибиотикотерапию», когда после периода внутримышечного или внутривенного введения пациент переводится на пероральный приём аналогичного препарата (с аналогичным спектром антибактериальной активности).
→ Другие группы препаратов для лечения гайморита
В каких случаях цефтриаксон не помогает при гайморите –
- Если ваш гайморит был вызван внутриклеточными возбудителями (по данным разных авторов – от 8 до 20% от всех случаев) – такими как Mycoplasma pneumoniae и Chlamydia pneumoniae. Либо ваш гайморит был вызван метициллин-устойчивыми штаммами Staphylococcus aureus, либо микроорганизмами, полный список которых вы найдёте в конце этого раздела. Во всех этих случаях цефалоспорины, включая цефтриаксон, будут совершенно неэффективны.
- Если пациент в прошлом уже проходил лечение цефалоспоринами III- IV поколения, то есть риск развития к ним устойчивости анаэробной микрофлоры (особенно у таких как – Bacteroides и Fusobacterium).
- Если у вас одонтогенный гайморит (связанный с наличием воспаления у верхушек корней верхних боковых зубов). В этом случае цефтриаксон может быть недостаточно эффективен просто из-за того, что при одонтогенном гайморите чаще высеваются анаэробы, в отношении которых этот антибиотик в принципе действует не так хорошо, как хотелось бы.
Кроме того, при одонтогенном гайморите в 55,8% случаев – у пациента высеваются ещё и грибы рода Candida. Симбиоз бактериальной и грибковой микрофлоры имеет интересный эффект – грибы способны снижать чувствительность своих подельников (бактерий) к антибиотикам, т.е. защищают их. Поэтому, если цефтриаксон назначается при одонтогенном гайморите, то его хотя бы нужно комбинировать с системными противогрибковыми препаратами.
- При ошибке в диагнозе (например, когда врач ошибочно определил, что ваш гайморит имеет риногенное происхождение, а на самом деле – он одонтогенный). По статистике – одонтогенный гайморит составляет не менее 32% от всех случаев гайморита у взрослых. Ещё у 8% пациентов – имеет место комбинированное инфицирование пазух (и со стороны носовых ходов, и со стороны верхушек корней зубов). Наличие такой смешанной флоры в пазухе – существенно повышает устойчивость патогенных бактерий к антибактериальной терапии.
Практически все одонтогенные гаймориты имеют первично-хронический характер воспаления, и очень часто Лор-врачи принимают «обострение хронического одонтогенного гайморита» – за «острый» или «острый рецидивирующий» гайморит риногенного происхождения. Это приводит к тому, что источник инфицирования пазухи (боковые зубы верхней челюсти) – сохраняется, и пациент годами лечится от якобы острого рецидивирующего гайморита риногенного происхождения. Лечится безуспешно. Регулярный приём антибиотиков в данном случае приводит только к временному улучшению, но не позволяет добиться полной эрадикации возбудителей из пазухи. Это способствует формированию устойчивости к антибиотикам – у таких микроорганизмов как Bacteroides, Fusobacterium, Peptostreptococcus, Staphylococcus haemolyticus, соответственно, что приводит к утяжелению симптомов последующих обострений гайморита.
Устойчивые виды к цефтриаксону –
- все метициллин-устойчивые штаммы Staphylococcus aureus (!!!);
- грамположительные аэробы: Enterococcus spp., Listeria monocytogenes;
- грамотрицательные аэробы: Acinetobacter baumannii, Pseudomonas aeruginosa, Stenotrophomonas maltophilia;
- другие: Chlamydia spp., Mycoplasma spp., Legionella spp., Ureaplasma urealyticum, Clostridium difficile.
Виды, которые могут приобретать устойчивость к цефтриаксону –
- Анаэробы: Bacteroides spp., Fusobacterium spp., Peptostreptococcus spp., Clostridium perfringens;
- грамположительные аэробы: Staphylococcus epidermidis, Staphylococcus haemolyticus, Staphylococcus hominis;
- грамотрицательные аэробы: Citrobacter freundii, Enterobacter aerogenes, Enterobacter cloacae, Escherichia colic; Klebsiella pneumoniae, Klebsiella oxytoca, Morganella morganii, Proteus vulgaris, Serratia marcescens.
Антибиотик Цефтриаксон при гайморите работает хорошо, только если соблюдаются следующие правила: – 1) Это гайморит риногенного происхождения; 2) Вы не являетесь носителем метициллин-устойчивых штаммов Staphylococcus aureus, т.е. золотистого стафилококка. Сдать анализ на носительство этой бактерии – можно в любой медицинской лаборатории.
Кроме того, цефтриаксон не будет оптимальным выбором при гайморите любого происхождения, если пациент ранее занимался длительным самолечением гайморита, неконтролируемо принимал антибиотики (без/с назначением врача), либо неоднократно принимал антибиотики группы цефалоспоринов в прошлом.
Эффективный антибиотик при гайморите, если вы носитель MRSA (Staphylococcus aureus) –
По статистике – 20-45% людей являются носителями метициллин-резистентных штаммов золотистого стафилококка (MRSA). Если вы из них, то цефалоспорины (включая цефтриаксон), а также антибиотики класса карбапенемов, а также β-лактамные пенициллины – не будут как-то особо эффективны для лечения вашего гайморита. В данном случае оптимальный выбор – это всё-таки фторхинолоны III-IV поколения (левофлоксацин, спарфлоксацин, моксифлоксацин).
Что касается дополнительного средства, которое может быть полезным (для лечения и профилактики обострений гайморита у пациентов, являющихся носителями метициллин-устойчивых штаммов Staphylococcus aureus) – это масляный раствор препарата Хлорофиллипт. Он достаточно часто назначается лор-врачами для проведения влажных ингаляций с использованием небулайзера или ингалятора.
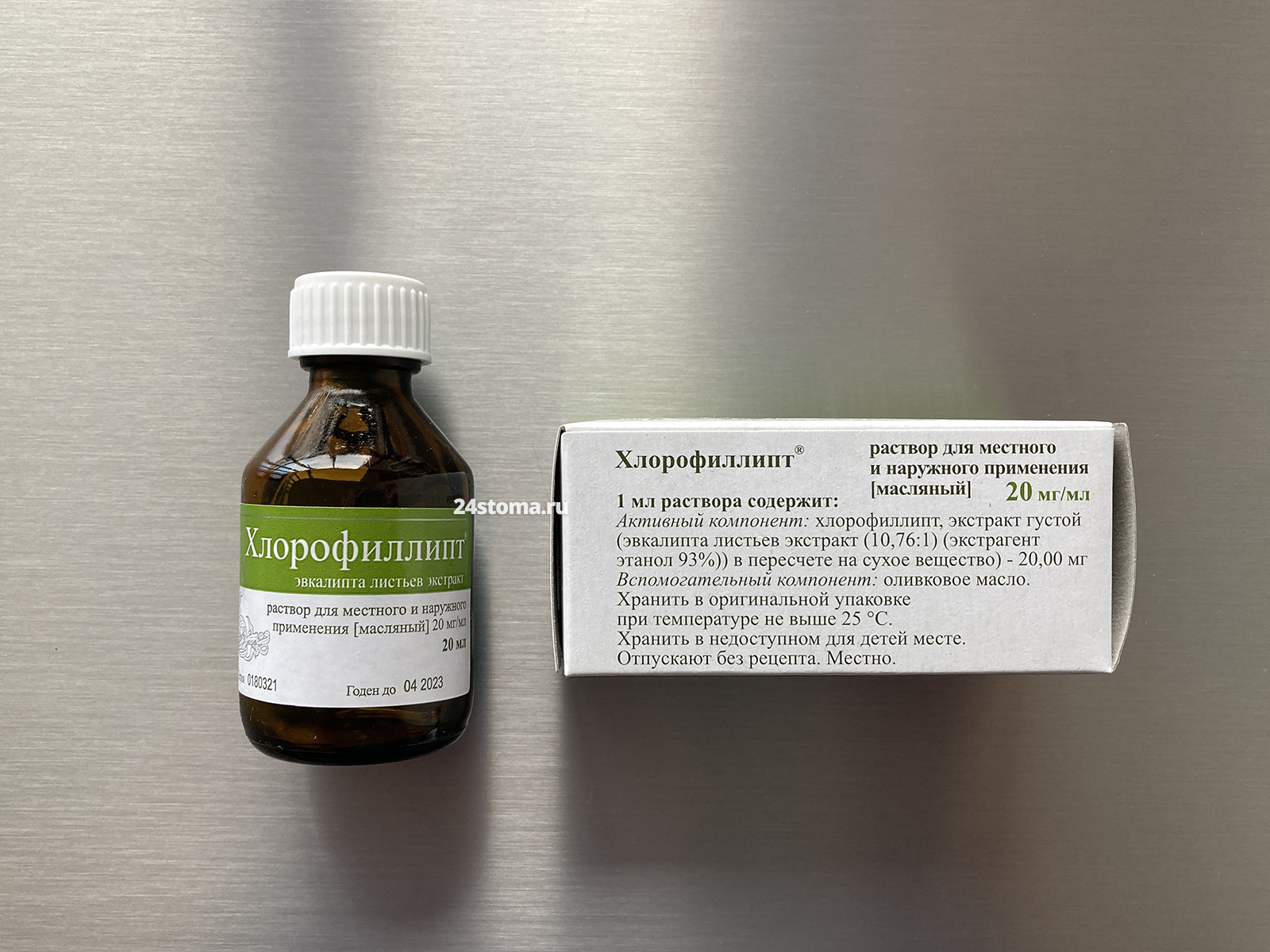
Хлорофиллипт масляный раствор 2%. Активное вещество – экстракт листьев эвкалипта. Этот препарат полезен именно для носителей золотистого стафилококка (Staphylococcus aureus), включая его антибиотико-резистентные штаммы. Что касается др. видов бактерий и вирусов, то он уже не будет как-то особо полезен.
Проблема с носительством золотистого стафилококка в том, что добиться эрадикации (полного удаления) этого возбудителя из дыхательных путей (даже с помощью полного курса антибиотиков) – невозможно. Можно лишь добиться выздоровления, но при очередном снижении иммунитета – у вас может возникнуть новый рецидив гайморита (24stoma.ru). Поэтому периодические курсы ингаляций с помощью масляного раствора препарата Хлорофиллипт – могут быть полезны для предотвращения очередного рецидива.
Но есть ещё один препарат, который позволяет держать MRSA – под контролем. Это мазь с антибиотиком мупироцин, которая показана в том числе и для интраназального применения при носительстве стафилококковой инфекции в носовой полости (включая метициллин-резистентные штаммы Staphylococcus aureus). Пример – мазь Бондерм.
Ну и конечно, мы рекомендуем всем пациентам с риногенным гайморитом (частыми его обострениями) – сдать анализ на носительство метициллин-устойчивых штаммов Staphylococcus aureus (MRSA).
Антибиотик-ассоциированная диарея у взрослых:
Антибиотик-ассоциированная диарея – это термин, отражающий причину возникновения диареи (в данном случае это приём антибиотиков). Главные антибиотики, которые лидируют по риску развития диареи – это производные пенициллинов и цефалоспорины, и ниже вы можете увидеть подробную статистику. Кроме того риск диареи выше именно при приёме таблетированных антибиотиков, но она также возможна и после в/м или в/в введения антибиотиков. Основной возбудитель, который ответственен за диарею после приёма антибиотиков – это Clostridium perfringens.
Развитие диареи происходит прежде всего – в результате подавления антибиотиками не только патогенной флоры, но также и бифидобактерий, лактобактерии, энтерококков, кишечной палочки. Поэтому так важно параллельно с приёмом антибиотиков принимать и пробиотики (специальные препараты, содержащие полезные бактерии для нашего кишечника). Пробиотики могут содержать энтерококки, бифидобактерии или лактобактерии, либо их сочетания. Одни из лучших пробиотиков – препараты Линекс и Бифиформ.
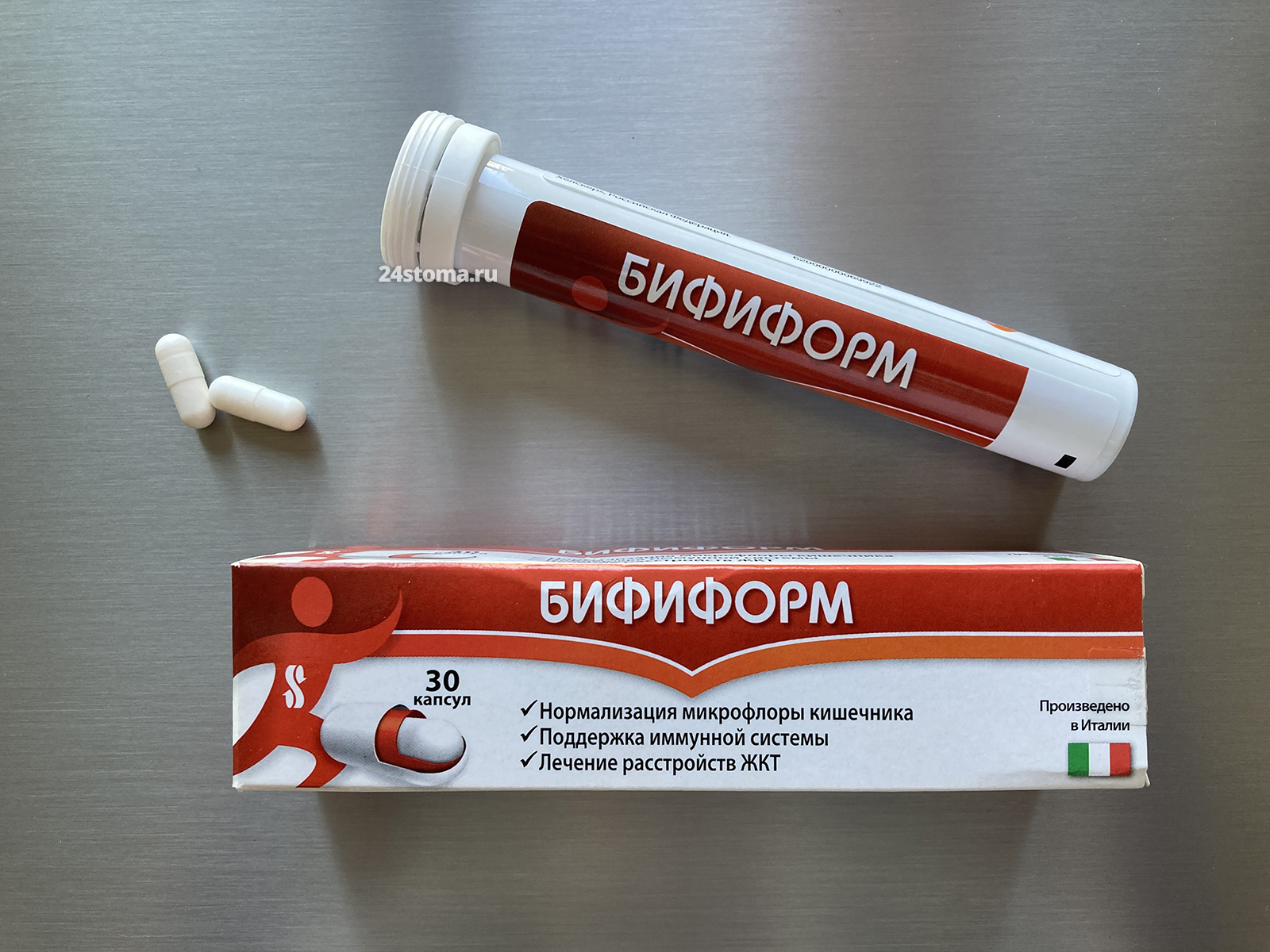
Пробиотик Бифиформ (30 капсул). Внутри каждой капсулы содержатся полезные бактерии для кишечника: Enterococcus faecium – в объёме не менее 1х 10*7 КОЕ, Bifidobacterium longum – не менее 1х10*7 КОЕ. Цена около 700 рублей (уп. 30 капсул), и от 350 рублей – за упаковку 15 капсул.
Однако механизм развития диареи может быть комплексным, т.е. связанным не только с подавлением полезной микрофлоры. Например, при приёме антибиотиков с клавулановой кислотой – последняя может стимулировать диарею за счёт увеличения моторики кишечника (гиперкинетическая диарея). При назначении цефалоспоринов (например, цефиксима или цефоперазона) – из-за неполного их всасывания из просвета кишечника может возникать так называемая «гиперосмолярная диарея».
Какие антибиотики чаще вызывают диарею –
- 10-25% – при назначении амоксициллина/клавуланата,
- 15-20% – при назначении цефиксима (цефалоспорин),
- 5-10% – при назначении ампициллина или клиндамицина,
- 2-5% – при назначении остальных цефалоспоринов (кроме цефиксима) или макролидов (эритромицина, кларитромицина),
- и только 1-2% – при назначении фторхинолонов.
Выводы: при риске развития у пациента антибиотико-ассоциированной диареи – оптимально назначать именно современные фторхинолоны (например, левофлоксацин или моксифлоксацин), к которым чувствительна в том числе и Clostridium perfringens.
Также выделяют особый вид тяжёлой антибиотико-ассоциированной диареи, называемой термином «псевдомембранозный колит», развитие которого связано с другим микроорганизмом – Clostridium difficile. Развитие псевдомембранозного колита в первую очередь ассоциировано с приёмом клиндамицина, ампициллина и цефалоспоринов. Если нужно назначить антибиотик при диарее, связанной с приёмом других антибиотиков, то в тяжёлых случаях это Ванкомицин, в лёгких – можно ограничиться Метронидазолом. Надеемся, что наша статья: Цефтриаксон инструкция по применению при гайморите – оказалась вам полезной!
Источники:
1. Высшее медицинское образование автора статьи,
2. Но основе личного опыта работы челюстно-лицевым хирургом,
3. National Library of Medicine (Национальная медицинская библиотека США),
4. «Острый синусит» (Шадыев, Изотова),
5. «Комплексное лечение одонтогенных верхнечелюстных синуситов» (Шульман Ф.),
6. «Практические рекомендации по антибактериальной терапии синусита» (Янов, Рязанцев и др.),
7. «Клинические рекомендации по диагностике и лечению острого риносинусита» (Лопатин, Свистушкин).