Как избавиться от прыщей на лице
Из этой статьи Вы узнаете:
- почему появляются прыщи на подбородке, на лбу или щеках,
- причины их развития у женщин,
- самые эффективные средства от прыщей на лице,
- использование фототерапии (IPL) и лазера.
Прыщи на лице – это воспалительные образования на коже, которые являются следствием формирования угрей (открытых и закрытых комедонов) в волосяных фолликулах и последующего их инфицирования. Существует 2 вида прыщей – это так называемые «папулы» и «пустулы». Папулы выглядят как воспаленные бугорки на коже, но внутри они не содержат гноя. Пустулы же представляют из себя классические прыщи, в которых уже сформировался пузырек с гноем.
Папулы могут быть самостоятельными образованиями и, сохраняясь до 2 месяцев, могут потом исчезать бесследно. Однако чаще всего папулы превращаются в пустулы. Вообще термин «прыщи» является просторечным выражением, и правильно называть это заболевание – папуло-пустулезной формой акне. Этой форме обычно предшествует комедональная форма акне, которая представляет из себя не что иное – как угревую сыпь. Формирование угрей (сальных пробок) в волосяных фолликулах является необходимой основой для последующего формирования прыщей.
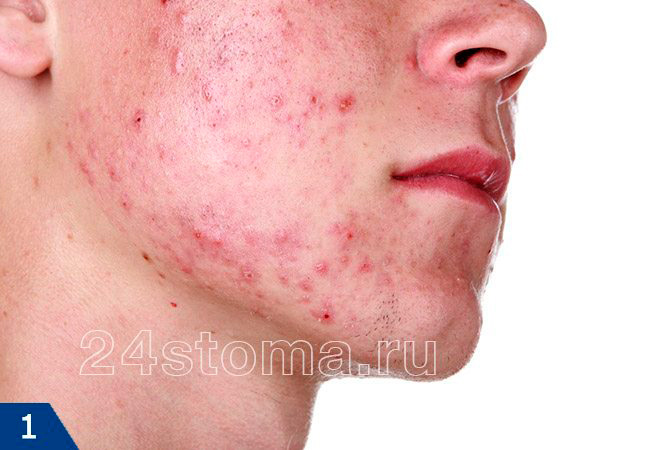
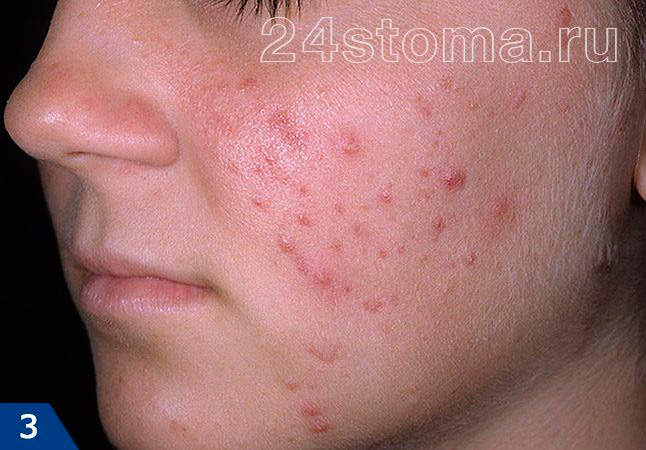
Виды прыщей на лице у подростков (папулы) –
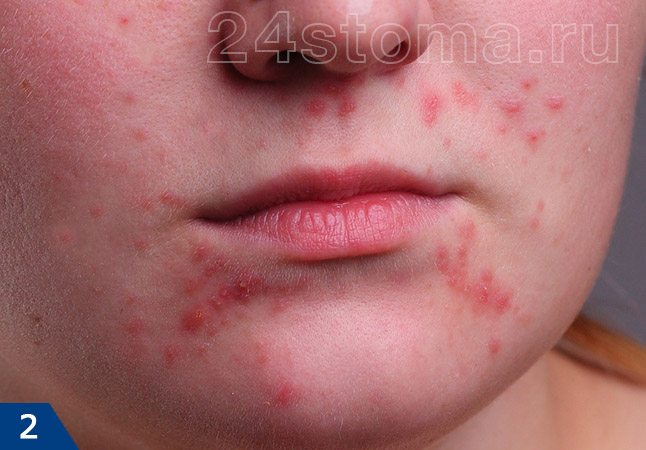
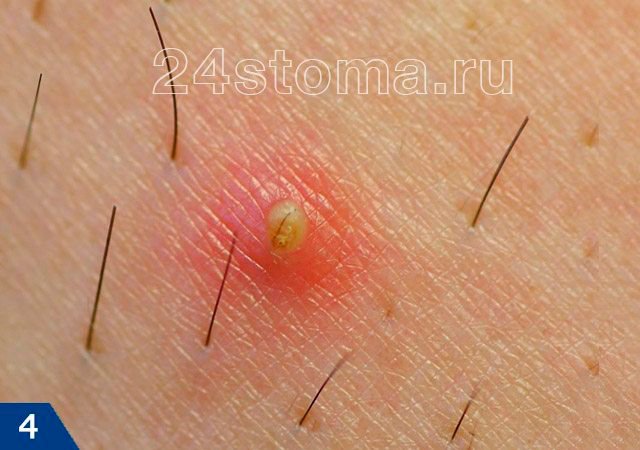
Прыщи в форме пустул –
Пустулы и папулы относятся к поверхностным воспалительным элементам. Пустулы проходят полный цикл своего развития в среднем за 10-12 дней, и после их исчезновения – на их месте остается яркое гиперпигментное пятно. Как мы уже сказали выше – папулы могут сохраняться от 10 дней до 2 месяцев, и они могут либо превратиться в пустулы, либо исчезнуть бесследно (вернее на их месте остаются слабо пигментированные пятна). Наверное, вы уже поняли, что папулы бесполезно выдавливать, и это может привести только к усилению воспаления и нагноению.
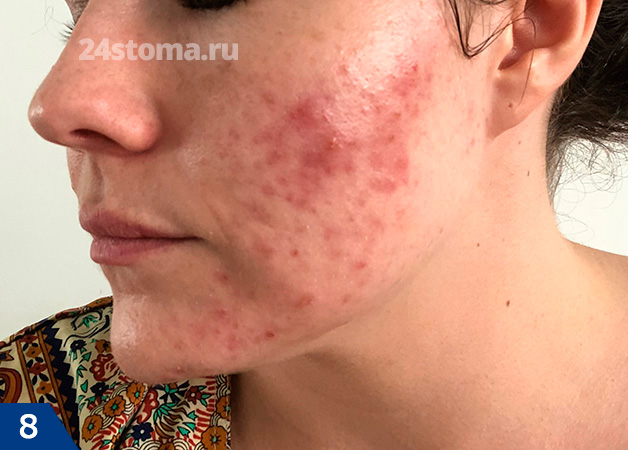
Избавиться от прыщей на лице, если у вас легкая степень акне (умеренное количество поверхностных воспалительных элементов) – не представляет большой сложности. Однако у ряда пациентов могут образовываться и глубокие воспалительные элементы – к ним относятся так называемые индуративные, абсцедирующие, флегмонозные, сливные, а также конглобатные угри. После исчезновения таких воспалительных элементов на их месте остаются поверхностные или глубокие атрофические рубцы, реже – келлоидные рубцы.
Наиболее частая локализация прыщей –
если говорить о лице, то чаще всего появляются прыщи на лбу, а также прыщи на подбородке. Не менее частой локализацией оказываются прыщи на щеках или в области ушных раковин. У некоторых пациентов могут возникать прыщи на голове (в волосистой ее части), а также в области спины и плеч. Такая локализация связана с тем, что именно в этих областях кожа содержит максимальное количество сальных желез – порядка от 400 до 800 на 1 см2.
Прыщи на лице у подростков: причины
Выше мы уже сказали, что все начинается с комедональной формы акне, т.е. с появления угрей. Основная причина образования угрей в подростковом возрасте – увеличение выработки андрогенов в пубертатном периоде (периоде полового созревания). Основным андрогеном у девочек является андростендион, а у мальчиков – тестостерон. Период полового созревания у девочек начинается примерно в 12-13 лет, у мальчиков – в 14-15 лет. Именно в этот период примерно у 85% подростков возникают первые проявления комедональной формы акне (угревой сыпи).
Напомним, что основными элементами угревой сыпи являются комедоны (белые или черные угри), которые относятся к невоспалительным образованиям. В среднем и позднем подростковом периоде на фоне комедонов уже начинают преобладать воспалительные элементы (папулы и пустулы), что будет говорить о трансформации комедональной формы акне – в папуло-пустулезную форму. Течение легких форм акне обычно составляет не более 4-5 лет, но течение средне-тяжелых форм может длиться даже 10-12 и более лет.
Наиболее яркая клиническая картина акне (угрей и прыщей) – наблюдается у девушек в период от 17 до 18 лет, а у мальчиков – в период с 19 до 21 года. Нужно отметить, что девушкам повезло меньше и для них характерно более длительное течение акне, что связано в том числе с наличием менструального цикла. В частности известно, что в период от 2 до 7 дней после овуляции – у девушек происходит усиление симптомов акне. Это связано с увеличением концентрации лютеинизирующего гормона в этот период, и превращением андростендиона (это главный андроген, секретируемый яичниками) – в тестостерон.
Важно: давайте посмотрим как андрогены связаны с появлением угрей и прыщей… Дело в том, что в сальных железах есть рецепторы к андрогенам, и поэтому повышенная концентрация последних автоматически приводит к гиперактивности сальных желез. В результате они начинают продуцировать слишком большой объем кожного сала (себума), что способствует формированию в просвете волосяных фолликулов жировых пробок, которые называют угрями или комедонами.
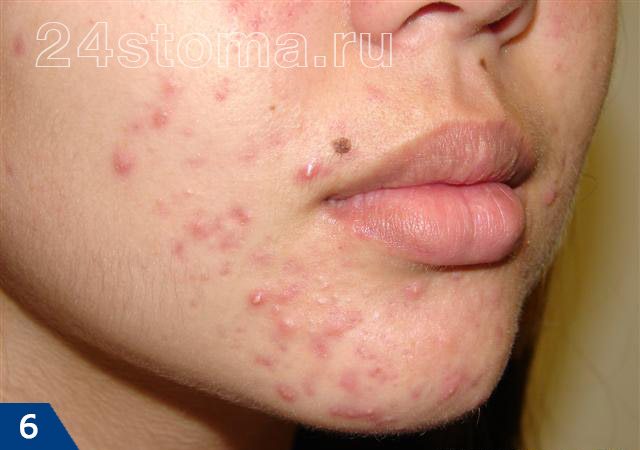
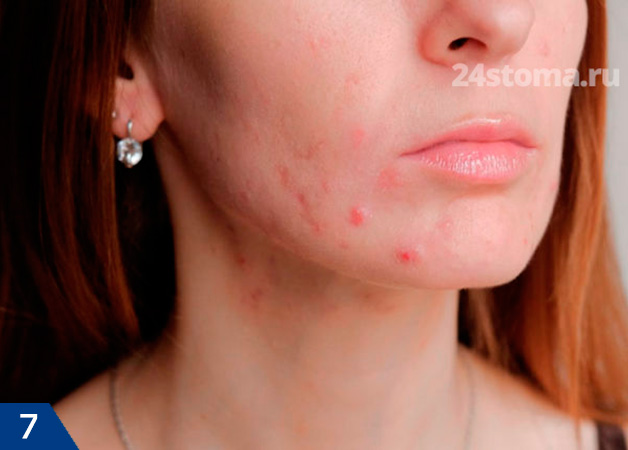
Прыщи на лбу или подбородке у женщин: причины
Почему образуются прыщи на подбородке у женщин – причины тут тоже могут скрываться в гормональном фоне. Дело в том, что повышенная концентрация андрогенов может быть не только у подростков. Клинические исследования показывают, что у 30% женщин с прыщами – имеется лабораторно подтвержденная абсолютная гиперандрогения, т.е. повышенная выработка андрогенов овариального или надпочечникового происхождения.
Прыщи у женщин среднего возраста чаще всего локализуются в области подбородка и щек, иногда у женщин также возникают и прыщи на лбу:
Выше мы уже говорили, что у женщин в период от 2 до 7 дней после овуляции – могут возникать, либо усиливаться текущие симптомы акне. Связано это с пиковыми концентрациями лютеинизирующего гормона, который способствует трансформации андростендиона – в тестостерон, а последний благодаря ферментам уже превращается в дигидротестостерон. Поэтому, учитывая все вышесказанные причины прыщей у женщин, в составе комплексной терапии у них может быть использовано такое средство от прыщей на лице – как оральные контрацептивы или антиандрогены.
Еще одной причиной прыщей у женщин может быть прием оральных контрацептивов на основе чистого прогестерона. Это связано с тем, что себоциты (это клетки сальных желез, вырабатывающие жировой секрет) – имеют рецепторы не только к андрогенам, но и прогестерону. Тем не менее, самая многочисленная группа взрослых пациентов с акне (как среди женщин, так и среди мужчин) – не имеет увеличения выработки андрогенов, но при этом у них все-равно наблюдается гиперактивность сальных желез. С чем это связано – читайте ниже.
Другие причины прыщей у взрослых –
Как мы сказали выше – сальные железы имеют рецепторы к андрогенам. Дело в том, что гиперактивность сальных желез может быть даже при нормальной концентрации андрогенов (если эти рецепторы в силу генетики имеют повышенную чувствительность к андрогенам). Рецепторы получают повышенную чувствительность к андрогенам благодаря повышенной активности следующих ферментов – это 17-β ГСД, 3-β ГСД, а также 5 α-редуктаза. Первые 2 фермента превращают дегидроэпиандростерон и андростендион – в свободный тестостерон, а 5 α-редуктаза дальше превращает тестостерон – уже в дигидротестостерон (24stoma.ru).
В общем именно благодаря повышенной активности этих ферментов – у мужчин и женщин и происходит увеличение концентрации дигидротестостерона (даже если уровень андрогенов в норме). Именно дигидротестостерон является главным и непосредственным гормональным стимулятором активности сальных желез. Исследования показали, что у пациентов с угрями и прыщами синтез дигидротестостерона в сальных железах увеличен от 2 до 30 раз – в сравнении с пациентами без симптомов акне. И, кстати, одним из маркеров увеличения активности этих ферментов является наличие у пациента андрогенной алопеции (которая бывает далеко не только у мужчин).
Ключевые факторы образования прыщей –
Наверное, вы уже поняли, что гиперпродукция секрета сальных желез является одной из главных причин того – почему появляются прыщи на лице. Но этот фактор далеко не единственный. Сюда же необходимо отнести и процесс фолликулярного гиперкератоза, и кроме того немаловажно значение имеют бактерии Propionibacterium acne (P.acne), которые обитают как на поверхности кожи, так и в дальнейшем и в протоках сальных желез.
- Гиперпродукция секрета сальных желез –
к ней приводит повышенная выработка андрогенов, а также повышенная чувствительность рецепторов сальных желез к андрогенам. Выше мы уже описали этот процесс, но как оказалось – важно тут не только то, что происходит увеличение продукции секрета сальных желез. Очень важным моментом является изменение химического состава секрета сальных желез (себума). В частности на фоне увеличения секреции происходит уменьшение содержания в себуме линолевой кислоты.Функция последней заключается в регуляции процессов дифференцировки и слущивания фолликулярных и эпидермальных кератиноцитов. Из эпидермальных кератиноцитов состоит роговой слой эпидермиса кожи, а фолликулярные кератиноциты выстилают просвет волосяного фолликула. Уменьшение содержания линолевой кислоты в себуме вызывает фолликулярный гиперкератоз, являющийся одним из самых важных факторов развития угрей и прыщей (о фолликулярном гиперкератозе мы расскажем ниже).
Одновременно с уменьшением концентрации линолевой кислоты – в себуме увеличивается содержание ненасыщенных жирных кислот (с 5 до 20%). Такие кислоты комедогенны и также способствуют развитию фолликулярного гиперкератоза и началу воспаления. И последнее – увеличении секреции себума также приводит и к тому, что фолликулярные кератиноциты начинают высвобождать медиатор воспаления под названием ИЛ-1α (интерлейкин-1α). Этот медиатор также способствует фолликулярному гиперкератозу и развитию воспаления.
- Фолликулярный гиперкератоз –
просвет волосяного фолликула покрыт слоями фолликулярных кератиноцитов разной степени дифференцировки. При обновлении их клеточных слоев происходит постоянный процесс слущивания их поверхностного слоя. Низкая концентрация линолевой кислоты в себуме приводит – 1) к гиперпролиферации фолликулярных кератиноцитов, т.е. к резкому увеличению количества их слоев и их толщины, 2) к нарушению слущивания кератиноцитов в просвет волосяного фолликула.Фолликулярный гиперкератоз вместе с увеличением выработки себума и приводят к образованию в просвете фолликулов жировых пробок (комедонов), обструкции фолликулов и началу воспалительного процесса. Причем, на первом этапе воспаление не связано с резким ростом численности бактерии P.acne в просвете фолликула и его повреждением, а связано – с выработкой интерлейкин-1α фолликулярными кератиноцитами, а также с увеличением концентрации свободных жирных кислот.
- Наличие и активность бактерии «P.acnes» –
бактерия Propionibacterium acnes (и в меньшей мере Staphylococcus epidermidis) – являются главными микроорганизмами, которые участвуют в формировании прыщей. Эти бактерии являются представителями нормальной условно-патогенной флоры кожи, которая в том числе присутствует на коже и у людей без симптомов акне. Долгое время значение этих бактерий недооценивалось, например, считалось, что они ответственны только за развитие локального воспаления в волосяном фолликуле. Однако, эта бактерия влияет и на образование самих комедонов (угрей).В частности увеличение содержания в себуме свободных ненасыщенных жирных кислот – происходит в именно благодаря ферментам (липазам) этих бактерий. Эти ферменты расщепляют ди- и три-глицериды, содержащиеся в секрете сальных желез, до свободных жирных кислот. А как мы уже говорили выше – свободные жирные кислоты комедогенны, способствуют фолликулярному гиперкератозу и развитию воспаления. Кроме того, перечисленные бактерии выделяет энзимы, которые в дальнейшем приводят к разрыву стенок волосяного фолликула – в результате чего всё содержимое фолликула изливается в окружающие ткани, что приводит уже к выраженной локальной воспалительной реакции.
Какие факторы могут усугубить появление прыщей –
- использование комедогенной косметики,
- недостаточное очищение кожи от водо- и жиро-растворимых загрязнений,
- медицинские препараты (преднизолон, стероидные гормоны, препараты с литием, противосудорожные средства, йодиды и бромиды),
- активное потоотделение.
Самые эффективные средства от прыщей на лице –
Как убрать прыщи с лица быстро и без осложнений? Самое сложное здесь – это правильно подобрать комбинацию препаратов и составить схему лечения с учетом конкретной клинической ситуации. Ниже вы сможете увидеть, что подход к лечению прыщей на лице может отличаться – в зависимости от преобладания разных типов воспалительных элементов (папул или пустул), а также от степени тяжести заболевания. Самые эффективные средства от прыщей на лице:
- антибиотики,
- средства с пероксидом бензоила,
- топические ретиноды,
- оральные контрацептивы у женщин,
- фототерапия (IPL), фотодинамическая терапия и лазеры,
- метод экстракции комедонов.
Профессионально провести лечение прыщей на лице может только врач-дерматолог или врач дермато-косметолог. К сожалению, в большинстве случаев пациенты поздно обращаются за консультацией к специалисту, и это приводит к осложнениям – появлению стойких пигментных пятен, а также поверхностных атрофических рубцов. Ниже вы можете увидеть схему лечения прыщей, основой которой являются рекомендации из самого известного англоязычного учебника для дерматологов во всем мире «Fitzpatrick’s Dermatology».
Как избавиться от прыщей на лице (согласно «Fitzpatrick’s Dermatology»):
Ниже мы рассмотрим все типы препаратов, которые указаны в этой схеме, и теперь вы точно узнаете – какая мазь от прыщей на лице будет самой лучшей именно в вашем случае. Обратим ваше внимание, что азелаиновая и салициловая кислоты – не являются основным средством от прыщей на лице, и могут применяются только как препараты «второго эшелона». Подробнее о них вы можете узнать по ссылке выше. По этой же ссылке вы можете узнать и о применении оральных контрацептивов у женщин.
Антибиотики для лечения прыщей –
Антибактериальные препараты для лечения акне могут использоваться как для наружного применения (как правило, в виде гелей), так и в виде таблетированных препаратов для перорального приема. Современные исследования показывают, что антибактериальная терапия у пациентов с акне не слишком эффективна, т.к. со временем вызывает формирование устойчивых штаммов бактерий и как следствие – приводит к более тяжелому течению акне. Но в ряде случаев антибиотикотерапия при прыщах все же необходима, и к тому же существуют способы позволяющие уменьшить риск развития устойчивости бактерий к антибиотикам.
а) Папуло-пустулезное акне легкой и средней степени:
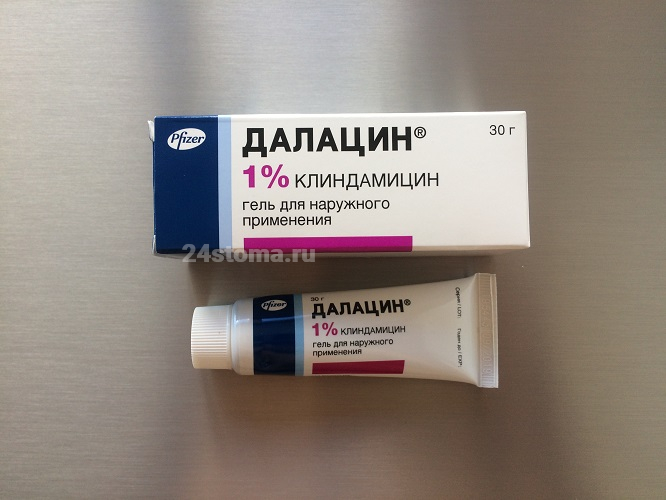
Антибиотики, если и назначаются, то только наружно. Это могут быть такие препараты как Далацин, Клиндовит или Клиндатоп. Эти препараты представляют из себя монокомпонентные гели, содержащие антибиотик клиндамицин. Кроме того, существуют препараты и в виде растворов для местного применения, например, препарат Зеркалин. Этот препарат на основе клиндамицина, но в нем также есть и спирт, что на самом деле не слишком хорошо для пациентов с акне (особенно, если вы параллельно используете ретиноиды и пероксид бензоила).
Еще один препарат – Зинерит (в виде раствора, который наносится с помощью аппликатора) – на основе эритромицина, но к этому антибиотику сейчас существует очень много устойчивых штаммов бактерии P.acnes. Также существуют комбинированные препараты, которые помимо антибиотика могут дополнительно содержать – либо ретиноид адапален, либо бензоила пероксид. Пример нескольких комбинированных препаратов в виде гелей:
- Клензит-С – содержит клиндамицин 1% + адапален 0,1%,
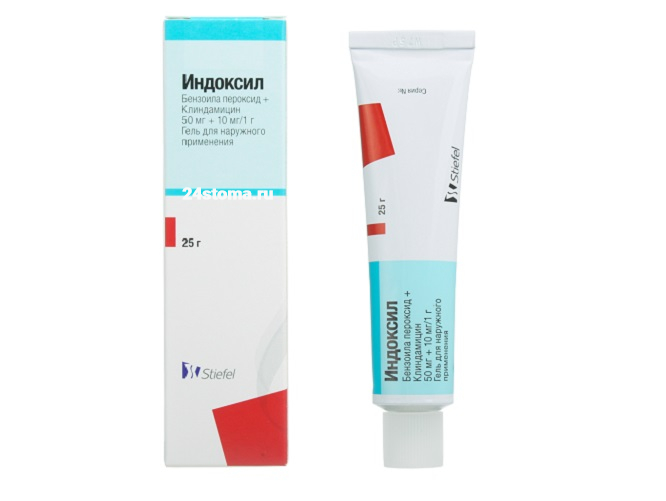
- Индоксил – содержит клиндамицин 1% + пероксид бензоила 5%.
Фото некоторых препаратов –
Важно: при папуло-пустулезной форме акне легкой или средней степени тяжести – антибактериальные гели назначаются преимущественно только в тех случаях, когда у пациента преобладающими воспалительными элементами являются именно пустулы с гноем. В этом случае помимо наружного средства с антибиотиком – мы должны параллельно применять + наружные ретиноиды, + пероксид бензоила.
И тут вы можете спросить: зачем при назначении геля с антибиотиком рекомендовано применять еще и пероксид бензоила? Разве недостаточно одного антибиотика? Дело в том, что применение пероксида бензоила вместе с антибиотиком – во много раз снижает риск развития у бактерий P.acnes устойчивости к антибиотикам. В том числе и развитие такой устойчивости способствует трансформации легких форм акне – в формы с более тяжелым течением.
Что касается пациентов, у которых воспалительные элементы представлены преимущественно папулами (т.е. без содержания гноя), то антибиотики в данном случае назначать нерационально. Оптимально использовать только комбинацию наружных препаратов «пероксид бензоила + ретиноид».
б) Папуло-пустулезная форма акне тяжелой степени:
При папуло-пустулезной форме акне тяжелой степени – антибиотики назначаются только перорально (т.е. в таблетках для приема внутрь), плюс мы назначаем наружно ретиноиды + пероксид бензоила. Для системной антибиотикотерапии в первую очередь будут использоваться препараты группы тетрациклинов – это может быть либо сам тетрациклин, либо его производные – доксициклин и миноциклин. Дозировки, оптимальные для каждого конкретного пациента, может определить только врач.
Что касается тетрациклина, то средняя суточная дозировка обычно составляют 1000 мг, но в серьезных случаях доза может быть увеличена до 3500 мг в сутки (такие дозы можно применять только под контролем функции печени). Тетрациклин можно принимать только за 1 час до еды или через 2 часа после, продолжительность приема определяется врачом, но не более 8 недель. Однако этот препарат имеет серьезные ограничения по возрасту, а также в последние годы к нему больше обнаруживается устойчивых штаммов P.acnes.
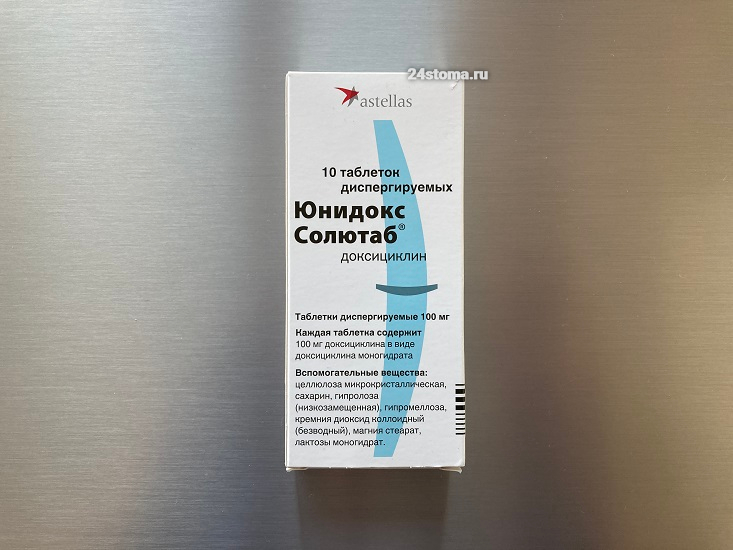
К липофильным тетрациклинам (таким как доксициклин и миноциклин) – устойчивых штаммов P.acnes обнаружено значительно меньше. Доксициклин принимается в дозе от 100 до 200 мг в сутки перорально, не более чем на 8 недель, независимо от приема пищи. Однако он индуцирует фотосенсибилизацию в летнее время и поэтому летом лучше использовать другой антибиотик (азитромицин). Миноциклин также принимают в дозе 100-200 мг в сутки, но этот препарат может вызывать иссине-черную пигментацию в разных участках кожных покровов. Такая пигментация чаще всего возникает в области атрофических рубцов и шрамов после акне.
Хороший препарат доксициклина –
Антибиотики группы Макролидов –
раньше широко применялся такой препарат как эритромицин, но к нему сейчас очень много устойчивых штаммов P.acnes. Более предпочтительным является назначение азитромицина в дозе от 250 до 500 мг (принимается только 3 раза в неделю). К сожалению, у этого препарата могут быть побочные эффекты в виде диареи, и поэтому его лучше принимать только с параллельным приемом препаратов для восстановления микрофлоры кишечника. Азитромицин является хорошей альтернативой для пациентов, у которых не может применяться доксициклин.
Антибиотики группы Линкозамидов –
к этой группе антибиотиков относится клиндамицин. Но применять его оправдано только для наружной терапии (с составе средств для наружного применения), а при приеме внутрь слишком высокий риск получить тяжелую форму анибиотико-ассоциированной диареи, которую называют псевдомембранозным колитом. Это настолько страшная вещь (с высокой летальностью), что даже не вздумайте принимать клиндамицин в таблетках.
Препараты группы сульфонов –
к ним относится препарат Дапсон, но он может применяться только при развитии у пациента устойчивости к другим антибиотикам (т.е. этот препарат никак не будет препаратом 1-го выбора). Устойчивость к антибиотику должна предполагаться – при отсутствии ответа на лечение после 6 недель приема антибиотиков. Причем в случаях, когда мы предполагаем устойчивость – для нас очень важно исключить развитие у пациента грамотрицательного фолликулита (обычно он возникает именно после длительного приема антибиотиков в прошлом).
Важно: самым больным местом антибиотикотерапии при лечении акне – является развитие устойчивых штаммов P.acnes и S.epidermidis. Параллельное применение с антибиотиками средств для местного применения на основе пероксида бензоила, а также отказ от частой смены различных антибиотиков – являются лучшими способами предотвращения появления у P.acnes и S.epidermidis устойчивости к антибиотикам. Уменьшить необходимость применения антибиотиков могут помочь процедуры фототерапии (IPL), фотодинамическая терапия, применение лазеров. Подробнее о них мы расскажем в конце статьи.
Препараты с пероксидом бензоила –
Пероксид бензоила является бактерицидным компонентом и, наверное, это самое лучшее средство от прыщей (его даже можно назвать золотым стандартом терапии). Это бактерицидный компонент, который эффективно подавляет рост бактерий P.acnes, приводящих к развитию локального воспаления в области волосяных фолликулов и появлению папул и пустул (прыщей). Очень важно, что пероксид бензоила в отличие от антибиотиков – не вызывает появления устойчивой к антибиотикам микрофлоры.
Профессиональные фармацевтические препараты с пероксидом бензоила выпускают в форме геля (обычно с концентрацией в 2,5 или 5%). Первый месяц с целью привыкания кожи к пероксиду бензоила – оптимально использовать концентрацию 2,5%, а в дальнейшем перейти на 5% средства. При использовании сразу более концентрированных средств на коже наверняка появится раздражение. Классический монокомпонентный препарат с пероксидом бензоила 2,5 или 5% – это Базирон-гель.
Комбинированные препараты –
но есть препараты, где пероксид бензоила комбинирован с антибиотиком или ретиноидом. Как вы увидите ниже – каждый из этих препаратов будет эффективен в немного разных клинических ситуациях, например, в зависимости от того – воспалительные компоненты какого типа (папулы или пустулы) у вас преобладают. Примеры комбинированных препаратов для лечения прыщей:
- Индоксил (Великобритания) – пероксид бензоила 5% + клиндамицин 1%.
- Эффезел (Франция) – пероксид бензоила 2,5% + ретиноид адапален 0,1%.
Как правильно подобрать препараты:
1) При папуло-пустулезном акне легкой и средней степени – выбор зависит от преобладания определенных воспалительных элементов. Если преобладают папулы (без гноя внутри), то в данном случае оптимальной будет комбинация «пероксид бензоила + ретиноид». Например, это может быть комбинированный препарат «Эффезел». Но у пациентов с чувствительной кожей лучше использовать комбинацию из двух монопрепаратов – пероксид бензоила утром, а ретиноид вечером.
Таким образом, вы можете использовать утром препарат «Базирон» с пероксидом бензола, а вечером – один из двух препаратов «Клензит» или «Дифферин» (содержащие ретиноид адапален) на ваш выбор. Но если у вас пустулы с гноем, то к вышеуказанной комбинации «пероксид бензоила + ретиноид» мы добавляем еще и наружное применение антибиотика.
2) При папуло-пустулезном акне тяжелой степени – мы также используем для наружного применения «пероксида бензоила + ретиноид», а также добавляем уже системную антибактериальную терапию. Антибиотики при этой форме применяются только перорально, длительными курсами до 6-8 недель (см.выше).
Побочные эффекты пероксида бензоила:
имейте в виду, что возможны зуд, ощущение жжения, сухость, напряжение, покраснение или шелушение кожи после применения. Но обычно эти эффекты выражены не слишком резко. Если вы используете препарат в активный солнечный период – обязательно пользуйтесь солнцезащитным кремом, т.к. пероксид бензоила делает кожу лица более чувствительной к солнечному свету.
Топические ретиноиды (адапален)
По сути, это самая главная мазь от прыщей на лице. Топические ретиноиды предназначены для наружного применения. Такие препараты назначаются – 1) при комедональной форме акне, под которой подразумевают угревую сыпь, 2) при папуло-пустулезной форме акне (т.е. при наличии прыщей). Раньше для лечения акне использовался топический ретиноид «третиноин», но он обладал массой побочных эффектов, и сейчас существуют намного более безопасные топические ретиноиды 4 поколения, например, адапален.
Такие препараты есть монокомпонентные и комбинированные. К монопрепаратам на основе адапалена относят – Дифферин, Клензит или Адаклин. Ряд препаратов этого плана выпускается только в виде гелей, но некоторые производители выпускают препараты с адапаленом и виде геля, и в виде крема. Препараты в форме гелей будут более эффективны, но крем от прыщей на лице больше подойдет для пациентов с сухой и/или чувствительной кожей (и помогут у таких пациентов снизить риск раздражения).
Примеры комбинированных препаратов с ретиноидами – 1) Клензит-С, содержащий адапален вместе с антибиотиком клиндамицином, 2) Эффезел, содержащий адапален в комбинации с пероксидом бензоила. Выбор препарата будет зависеть – от степени тяжести акне, а также от того какие воспалительные элементы у вас преобладают (папулы или пустулы). Схематично вся эта информация отражена в таблице 1, которую мы разместили перед описанием групп препаратов для лечения прыщей.
Как лечить прыщи на лице ретиноидами:
- препараты с адапаленом должны применяться 1 раз в день перед сном. Перед нанесением ретиноида нужно умыть лицо мягким моющим средством. Перед нанесением ретиноида кожа должна быть абсолютно сухой, т.к. в противном случае разовьется сильное раздражение. Чтобы кожа привыкла и сильно не раздражалась – начните применение препарата с 3 раз в неделю. Через 1-2 недели переходите на ежедневное использование.
Когда можно ожидать результата:
жирность кожи резко уменьшается уже через несколько дней с момента первого применения. Что касается угрей и прыщей, то первый заметный результат можно будет увидеть – только примерно через 4 недели терапии. Хороший результат можно увидеть примерно через 8 недель применения ретиноидов, но для радикального улучшения необходим полный курс, который длится не менее 12 недель (3 месяца).
Использование пероральных ретиноидов:
Помимо топических ретиноидов, предназначенных для наружного применения, существуют и так называемые системные ретиноиды для перорального приема. Такие препараты (Акнекутан или Роаккутан) – содержат ретиноид изотретиноин. Эти препараты очень эффективны для лечения акне, но они обладают в том числе и очень серьезными побочными эффектами. Поэтому такие препараты применяют только в сложных ситуациях, например, для лечения узловых и конглобатных форм акне.
Использование оральных контрацептивов у женщин:
Что касается применения оральных контрацептивах у женщин, то подробнее об этом методе лечения – вы можете прочитать в статье по ссылке ниже:
→ Оральные контрацептивы от прыщей у женщин
Выдавливание прыщей и угрей (экстракция комедонов)
При комедональной и папуло-пустулезной формах акне иногда используются и инвазивные методы, например, экстракция комедонов. Под экстракцией понимается их удаление/ выдавливание – при помощи специальных инструментов комедон-экстракторов, либо пальпаторно. Причем речь идет об удаление именно макрокомедонов, т.е. угрей большого размера. А вот выдавливание прыщей (папул и пустул) – может в лучшем случае привести к появлению в дальнейшем на этом месте гиперпигментного пятна.
В худшем случае самостоятельное выдавливание прыщей и угрей может привести к распространению воспаления и формированию глубоких подкожных прыщей, после которых на коже останутся поверхностные или глубокие атрофические рубцы. Поэтому выдавливать можно только комедоны (угри), а во-вторых – делать это нужно только у врача-дерматолога или у врача дермато-косметолога. Процедура называется «механическая чистка лица».
Механическая чистка лица: видео
Важно: учтите, что удаление комедонов происходит значительно легче и без осложнений, если пациент перед этим применял средства с топическими ретиноидами не меньше 3-4 недель. Дело в том, что топические ретиноиды (адапален) обладают в том числе и комедонолитическими свойствами.
Фототерапия и лазеры при лечении акне
Фототерапия и лазеры для лечения акне эксплуатируют – либо эндогенные порфирины, содержащиеся в P.acnes, либо на кожу перед процедурой дополнительно наносят источники экзогенных порфиринов. Порфирины имеют свойство поглощать свет в синих областях спектра (длина волны 415 нм), что приводит к образованию нестабильного кислорода и как следствие – к разрушению патогенных бактерий P.acnes. FDA рекомендует аппараты Lumenis (например, модуль IPL аппарата M-22), которые используют высокоинтенсивный свет синей части спектра – для лечения папуло-пустулезной формы акне, т.е. прыщей.
Свет красной части спектра также может быть полезен, т.к. в сравнении с синим светом – он обладает более сильным противовоспалительным действием (хотя и в меньшей степени воздействует на порфирины). Поэтому комбинация света синего и красного частей спектра – будет еще полезнее. Процедуры на лице проводятся 2 раза в неделю по 15 минут. По данным учебника по дерматологии «Fitzpatrick’s Dermatology» – после 4 недельного курса терапии у 80% пациентов количество прыщей снизилось на 60%. Но при отсутствии поддерживающих процедур их количество возвращается к исходному – в течение 3-6 месяцев.
Фотодинамическая терапия имеет еще большую эффективность при лечении прыщей. Она заключается в нанесении на кожу экзогенных порфиринов за 1 час до процедуры (аминолевулиновой кислоты/ АЛК), после чего происходит воздействие источника света большой мощности. В качестве последнего могут выступать – импульсные лазеры на красителе, интенсивный импульсный свет или широкополосный источник света красной части спектра. АЛК метаболизируется в сальных железах и волосяном фолликуле до порфиринов, которые при воздействии света приводят к выделению нестабильного кислорода, повреждающего сальные железы. Несколько процедур фотодинамической терапии могут дать улучшение до 5 месяцев.
Импульсный КТР-лазер (длина волны 532 нм) – также приводит к уменьшению количества прыщей примерно на 40%. Использование этого лазера 2 раза в неделю в течение 2 недель (всего необходимо 4 процедуры). Кроме того, некоторые из неабляционных инфракрасных лазеров с длинной волны 1450 нм и 1320 нм – также могут быть полезны для лечения прыщей, т.к. они вызывают термическое повреждение сальных желез. Однако, любой из этих лазеров требует курса из нескольких процедур (при этом улучшение сохраняется примерно до 6 месяцев).
Одним из новейших устройств для лечения акне является аппарат Isolaz (компании Solta Medical). Насадка аппарата выполнена в виде фото-пневматического устройства, которое создает отрицательное давление, высасывающее жировой секрет из устьев волосяных фолликулов. Сразу после этого включается широкополосный импульсный свет (длина волн от 400 до 1200 нм), который воздействует на порфирины P.acnes, уничтожая эти бактерии, а также оказывает противовоспалительное действие.
Что дают фототерапия и лазеры?
Регулярное применение курсами позволяет не только улучшить течение акне, уменьшив этим количество воспалительных элементов. Применение фототерапия (IPL) и лазеров курсами – часто позволяет избежать необходимости применения пероральных средств (антибиотиков, изотретиноина), а также связанных с ними многочисленных побочных эффектов. Но стоимость такого лечения высока. Надеемся, что наша статья на тему: Как убрать прыщи на лице – оказалась вам полезной!
Источники:
1. Высшее медицинское образование автора статьи,
2. Учебник по дерматологии «Fitzpatrick’s Dermatology» (8 издание),
3. «Современные методы лечения и реабилитации больных с вульгарными угрями» (Баринова),
4. «Акне с позиции доказательной медицины» (Анисимова),
5. «Клеточные механизмы барьерно-защитных функций кожи и их нарушения при кожных заболеваниях» (Меделец).







 Рейтинг: 4,67 - 97 голосов
Рейтинг: 4,67 - 97 голосов